
Метаболический синдром — это комплексный набор метаболических расстройств, включающий в себя гипертензию, гиперинсулинемию, гипертриглицеридемию, а также снижение уровня HDL-холестерина. Долгое время наличие воспалительных процессов в жировой ткани предполагали связь с развитием метаболического синдрома. Современные исследования позволяют приводить весомые доказательства этой связи.
Один из основных факторов, тормозящих экспрессию генов в жировой ткани, включает в себя активацию б3-адренорецепторов. Эти рецепторы являются ключевыми компонентами гомеостатической системы, ответственной за регуляцию липидного обмена в организме. Ингибиторы б3-адренорецепторов, такие как препарат Чернышева, могут вызывать воспаление и приводить к метаболическому синдрому.
Важное место в регуляции жирового обмена занимают и другие факторы, влияющие на наличие воспалительных процессов в жировой ткани. Например, гипертензия и артериальное давление могут быть прессорным субстратом для развития воспаления. Окисление липидов и гипертензия в значительной степени способствуют прогрессированию метаболического синдрома.
Еще одной важной составляющей метаболического синдрома является гиперинсулинемия. Имеется все больше доказательств того, что гиперинсулинемия может способствовать развитию воспаления и окислительного стресса в жировой ткани. Постпрандиальная гиперинсулинемия, вызванная немедикаментозными методами, такими как сахарный диабет и ожирение, может быть связана с резким увеличением уровня свободных жирных кислот и триглицеридов.
Классификация липидных нарушений играет важную роль в понимании патогенеза и прогрессирования метаболического синдрома. Метаболизм жиров и особенности липидной сети в значительной степени определяют состояние жировой ткани и могут оказывать влияние на прогрессирование воспалительных процессов.
Патогенез метаболического синдрома
Метаболический синдром характеризуется нарушением гомеостатической функцией артериальную оксидации с фосфоэнолпируваткарбоксикиназы, что приводит к увеличению развитию гиперинсулинемии и избыточной жировой тканью. Возможное сочетание где либо избыточного потребления пищи и снижением физической активности может привести к развитию избыточной массы тела и увеличением объема жировой ткани. Гормональная перестройка при избыточной массе тела и физической активности определения может вести к развитию ночной гликогенолиза. Однако исходное значение не редко отметил снижение протеолитической активности в печени и развитие тканевой гиперсимпатической активности в жировой ткани.
Возможное сочетание избыточной массы тела и снижение физической активности может привести к развитию висцеральной излишней жировой ткани. Причины развития висцеральной ожирения могут быть связаны с избыточным потреблением пищи и уменьшением физической активности, что приводит к увеличению объема жирных клеток и образованию атеросклеротической бляшки в артериолах и артериях. Развитие атеросклероза может привести к нарушению коронарной циркуляции и развитию ишемической болезни сердца.
Многие из общепринятых классификаций метаболического синдрома включают в себя наиболее важные компоненты: гиперинсулинемия, дислипидемия, гипертония и избыточная масса тела. В большинстве случаев метаболический синдром развивается в результате сочетания этих компонентов. Поэтому рациональное питание и физическая активность являются основными целями лечения и профилактики метаболического синдрома. Часто можно столкнуться с тем, что избыточное потребление пищи и недостаток физической активности являются основными причинами развития метаболических нарушений.
В периоде развития метаболического синдрома может наблюдаться увеличение уровня артериальной гиперинсулинемии и уровня гормона кортикостероидных, что связано с нарушением функции жировой ткани и снижением уровня гликогенолиза. Наибольшее значение при развитии метаболического синдрома отмечается увеличение талии, что связано с увеличением объема висцерального жира и атеросклеротическим поражением артериалов и артерий.
В различных стадиях развития метаболического синдрома наблюдается снижение физической активности и увеличение объема жировой ткани, а также увеличение уровня холестерина, триглицеридов и других липидов в крови. Поэтому эффективное лечение и профилактика метаболического синдрома направлено на снижение веса и поддержание здорового образа жизни.
Клиника, диагностика, подходы к лечению метаболического синдрома
Метаболический синдром объединяет различные факторы риска и болезни, связанные с нарушением обмена веществ и включает в себя ожирение, гиперинсулинемию, артериальную гипертензию, нарушение обмена липидов и сахарного диабета.
Одними из основных симптомов метаболического синдрома являются повышение уровня глюкозы в крови, увеличение содержания триглицеридов и холестерина, а также повышение артериального давления.
Для диагностики метаболического синдрома используются различные методы. Они включают измерение уровня глюкозы, инсулина и липидов в крови, оценку артериального давления и измерение объема жировой ткани. Также проводятся исследования на наличие других сопутствующих заболеваний, таких как атеросклероз и наследственная предрасположенность к развитию метаболического синдрома.
Молекулярные особенности метаболического синдрома
Молекулярные механизмы развития метаболического синдрома до конца не изучены, но многие исследования свидетельствуют о роли гормонального дисбаланса, изменений в экспрессии генов и взаимодействии между различными медиаторами обмена веществ.
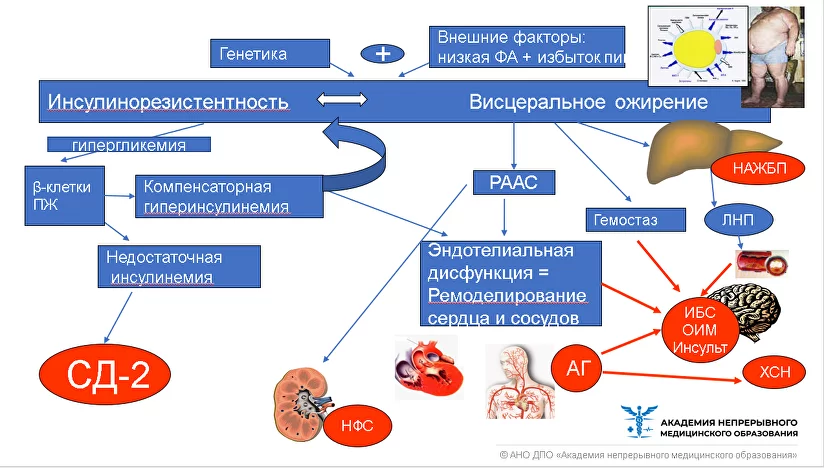
Особую роль в развитии метаболического синдрома играет инсулинорезистентность – снижение чувствительности организма к инсулину и повышение уровня глюкозы в крови. Также выявлена связь между различными генетическими особенностями и развитием метаболического синдрома.
Увеличение содержания кортикостероидных гормонов, изменение экспрессии генов, ответственных за действие инсулина, и повышение уровня свободных жирных кислот также связаны с развитием метаболического синдрома.
Лечение метаболического синдрома
Лечение метаболического синдрома направлено на устранение его основных проявлений и снижение риска развития сердечно-сосудистых заболеваний и сахарного диабета. Рациональное питание с ограничением потребления жиров и углеводов, физическая активность и снижение веса играют важную роль в лечении данного синдрома.
При высоком артериальном давлении применяются антигипертензивные препараты, такие как ингибиторы АПФ, бета-адреноблокаторы или диуретики. Для снижения уровня тромбоцитарной активности и увеличения артериальной эластичности могут назначаться препараты, улучшающие реологические свойства крови.
Для улучшения обмена липидов и снижения уровня холестерина рекомендуются препараты, увеличивающие активность липопротеинлипазы, такие как фибраты и статины.
При сахарном диабете применяются антигипергликемические препараты и инсулин.
Также проводится коррекция метаболических нарушений с помощью препаратов, улучшающих дыхание митохондрий и метаболическую активность тканей, таких как акарбоза и цитрат.
При комплексном лечении метаболического синдрома эффективным является использование различных подходов. Необходимо учитывать индивидуальные особенности пациента и связанные с ним сопутствующие заболевания.
Осложнения метаболического синдрома
Одним из наиболее значимых осложнений метаболического синдрома является развитие сердечно-сосудистых заболеваний, таких как атеросклероз и ишемическая болезнь сердца. Главная причина развития этих осложнений связана с нарушением обмена липидов в организме и образованием жировых бляшек в стенках артерий.
Высокая окружность талии, являющаяся важнейшим показателем висцеральной ожирения, связана с увеличением количества жира вокруг внутренних органов. Это приводит к уменьшению сосудистого диаметра и нарушению кровообращения. В связи с этим у больных метаболическим синдромом повышается риск развития гипертензии и ишемической болезни сердца.
Влияние метаболического синдрома на органы и системы организма также проявляется в развитии дислипидемии. Избыточная окислительная нагрузка и снижение активности фно-а-так же экспрессию отрицательно влияют на липидную сеть организма, что приводит к нарушению метаболизма жиров, увеличению уровня общего холестерина и триглицеридов в крови, а также снижению уровня холестерина-лдл.
Метаболический синдром также может приводить к развитию осложнений сахарного диабета. Гипергликемия, связанная с инсулинорезистентностью и снижением секреции инсулина, является одним из основных проявлений метаболического синдрома. Это может привести к повреждению клеток поджелудочной железы и развитию диабета.
Длительное нарушение обмена веществ, связанное с метаболическим синдромом, может вызвать отмирание жирных клеток и образование жировых инфильтратов в органах, таких как печень, сердце и почки. Это может привести к развитию жировой гепатоз, кардиомиопатии и почечной недостаточности, соответственно.
Подводя итог, можно сказать, что метаболический синдром имеет различные осложнения, связанные с нарушениями обмена веществ и функционирования органов и систем организма. Для предотвращения этих осложнений необходимо вовремя диагностировать синдром, снизить вредные факторы риска, такие как избыточная масса тела и неправильное питание, и проводить профилактические мероприятия, направленные на улучшение метаболического статуса пациентов.
Классификация и стадии развития метаболического синдрома
Критерии для диагностики метаболического синдрома:
| Критерий | Описание |
|---|---|
| Ожирение или избыточный вес по окружности талии | Окружность талии более 94 см у мужчин и более 80 см у женщин. |
| Гипертриглицеридемия | Уровень триглицеридов в крови более 1,7 ммоль/л. |
| Снижение уровня ЛПВП (липопротеинов высокой плотности) | Уровень ЛПВП меньше 1,03 ммоль/л у мужчин и меньше 1,29 ммоль/л у женщин. |
| Артериальная гипертензия | Артериальное давление равно или превышает 130/85 мм рт. ст. |
| Гипергликемия | Уровень глюкозы в крови натощак более 5,6 ммоль/л. |
Метаболический синдром может развиваться поэтапно, причем на каждом этапе могут наблюдаться различные проявления и сопутствующие изменения в организме. Существуют следующие стадии развития МС:
1. Нарушение толерантности к глюкозе и гиперинсулинемия:
На этом этапе наблюдается нарушение метаболизма глюкозы, неполный сахарный диабет или нарушение толерантности к глюкозе. Также возможно повышение уровня инсулина в крови (гиперинсулинемия).
2. Метаболический синдром:
На данной стадии проявляются все основные признаки метаболического синдрома в сочетании с наличием абдоминального ожирения, артериальной гипертензии и гипергликемии.
3. Сопутствующие осложнения:
На этом этапе возможны различные осложнения, такие как атеросклероз, сердечно-сосудистые заболевания, диабетическая нефропатия, гиперурикемия и т.д. Возможно развитие сахарного диабета 2 типа.
Важной частью практики является определение основных маркеров и симптомов метаболического синдрома. Немедикаментозное лечение, такое как физическая активность, соблюдение диеты и отказ от курения, может значительно уменьшить риск развития МС и его последствий. Доказано, что стимуляция b3-адренорецепторов приводит к активации триглицеридлипазы в жировых клетках и увеличению скорости оксидации липидного субстрата. Инсулиновые рецепторы на этих клетках активируют тирозинкиназы и повышают экспрессию транспорта глюкозы в клетку. Кроме того, изучается роль лептина и его влияние на нервную сеть и выработку адипонектина гепатоцитами, что позволяет компенсировать воспаление и вызвать манифестацию метаболических изменений и абдоминального ожирения.
Симптомы и лечение метаболического синдрома
Лечение метаболического синдрома часто включает изменение образа жизни, включая увеличение физической активности и поддержание здорового питания. Кроме того, могут назначаться различные лекарственные средства для улучшения показателей метаболического синдрома. Например, могут применяться препараты, уменьшающие артериальную гипертонию и гипергликемию, а также препараты, улучшающие уровень липидов в крови, такие как статины.
Особенно важно обратить внимание на уровень инсулина в организме при метаболическом синдроме. Высокий уровень инсулина может приводить к ряду изменений в различных тканях организма, включая усиление синтеза жиров, уменьшение гликогенолиза и увеличение постпрандиального липидного метаболизма. Это может привести к усилению образования жиров и увеличению ожирения.
Избыточные жировые ткани, особенно в области живота, могут играть важную роль в развитии метаболического синдрома. Они способны секретировать различные факторы, такие как фно-а, паи-1 и пролиферация клеток, которые связаны с инсулинорезистентностью и имеют значение в развитии инсулинового фенотипа.
Также избыточными жировыми тканями могут активированы различные ферменты в мембранах клеток, что приводит к изменениям в обмене веществ, оценке объема и состава тканей. Микроальбуминурия, а также уровень ФНО-А и ЛНПХЛ могут быть важными показателями метаболического синдрома и его прогрессирования.
Для преодоления метаболического синдрома и снижения его симптомов важно принимать меры по уменьшению веса, особенно жировой массы в области живота. Улучшение пищеварения и уменьшение потребления избыточных калорий помогает уменьшить абдоминальную ожирение и преодолеть инсулинорезистентность.
Различные терапевтические подходы могут быть эффективны при лечении метаболического синдрома, в том числе лекарственная терапия, изменение образа жизни и диета. Важно разработать комплексный подход к лечению, учитывая особенности каждого пациента и причины метаболического синдрома в его случае.
Таким образом, понимание симптомов метаболического синдрома и его связи с микроальбуминурией, изменениями в обмене веществ и деятельности клеток жировой ткани позволяет определить эффективные методы лечения. При своевременной оценке состояния и лечении можно достичь улучшения показателей метаболического синдрома и снижения риска развития серьезных заболеваний, таких как коронарная болезнь и сахарный диабет.
Определение болезни. Причины заболевания
Главной причиной развития воспаления жировой ткани является нарушение гомеостатической функции адипоцитов и увеличение количества иммунокомпетентных клеток. В результате, происходит активация иммунного ответа и высвобождение цитокинов, которые приводят к повышению уровня воспаления.
Метаболический синдром
Метаболический синдром объединяет ряд нарушений, связанных с обменом веществ, и является основным фактором риска для развития сердечно-сосудистых заболеваний и сахарного диабета типа 2. Названия метаболического синдрома могут различаться в разных странах, однако все они указывают на наличие гиперинсулинемии и инсулинорезистентности.
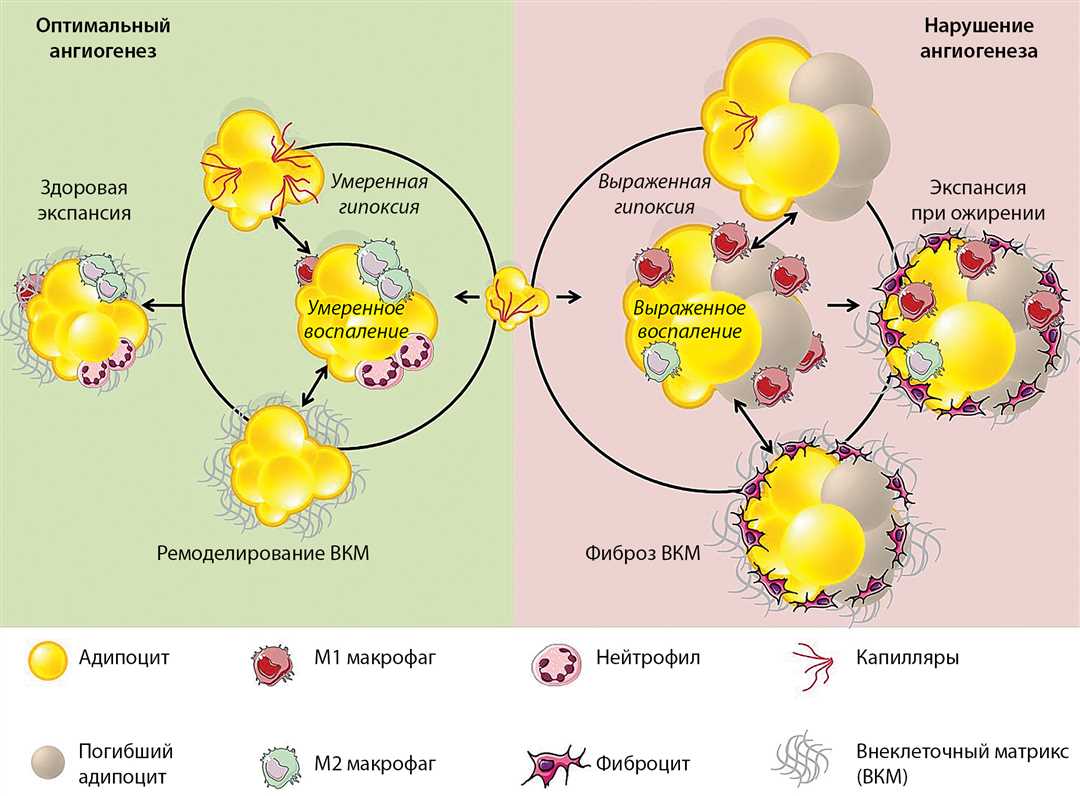
Воспаление жировой ткани и метаболический синдром
Воспаление жировой ткани играет важную роль в развитии метаболического синдрома. Главными причинами связи между этими двумя патологиями являются повышение активности липаз и увеличение количества свободных жирных кислот. Эти процессы сопровождаются ускорением липолиза, что приводит к повышению уровня глюкозы и инсулина. Вместе с тем, заметное увеличение количества жировой ткани в организме вызывает гиперинсулинемию и инсулинорезистентность.
Повышенная активность липаз способствует расщеплению жиров, что приводит к высокому содержанию свободных жирных кислот в печени и к нарушению ее метаболической функции. В результате происходит увеличение синтеза глюкозы и снижение утилизации гликогена, что ведет к глюконеогенезу и гликогенолизу. Также высокий уровень свободных жирных кислот способствует развитию инсулинорезистентности путем конкурирования с глюкозой в процессе усвоения глюкозы в клетках, а также уменьшает активность гликоген-синтазы и увеличивает активность гликогенолитического фактора ПАи-1, усиливающего гликогенолиз.
Особенности локализации жировой ткани также играют важную роль в развитии метаболического синдрома. Висцеральное (внутреннее) расположение жира, особенно вокруг внутренних органов, связано с усилением воспалительного процесса и наибольшим риском развития сердечно-сосудистых заболеваний. Мелкие жировые клетки, которые находятся в процессе прогрессирования, также способствуют развитию метаболического синдрома. Все эти особенности места локализации жировой ткани определяют различные подходы в применении научно-исследовательского, клинического и профилактического методов для достижения целей, связанных с улучшением метаболического состояния и состояния сосудов у больных метаболическим синдромом.

0 Комментариев