
Поджелудочная железа — это важный орган, находящийся в нашем организме, про которую мы обычно не задумываемся. Однако, если обратить внимание на нее, можно узнать о множестве заболеваний, которые могут возникнуть с ней связано. Одно из таких заболеваний — панкреатит. Это острое или хроническое воспаление поджелудочной железы, которое проявляется различными симптомами и может быть вызвано различными причинами.
В основе панкреатита лежит нарушение активности ферментов поджелудочной железы и изменение их состава. Опасность этого процесса заключается в том, что ферменты начинают разрушать саму ткань железы, что приводит к развитию панкреонекроза. В результате этого, ткани поджелудочной железы гибнут, что может вызывать серьезные проблемы со здоровьем и повлиять на работу других органов.
Одним из основных симптомов панкреатита является появление болей в верхней части живота, которые могут иррадиировать в спину и область лопаток. Также, у пациентов с панкреатитом может появляться тошнота, рвота и нарушение стула. По мере развития заболевания, симптомы могут становиться все более выраженными и приводить к осложнениям, таким как кровоизлияния и развитие сахарного диабета.
Воспаление поджелудочной железы и его последствия
Основным симптомом воспаления поджелудочной железы является острая или хроническая боль в верхней части живота, которая может распространяться на всю его поверхность. Пациенты часто ощущают резкую боль после приема пищи, особенно жирной и тяжелой. Болевой синдром может сопровождаться тошнотой, рвотой, повышенной температурой и другими симптомами.
Последствия воспаления поджелудочной железы
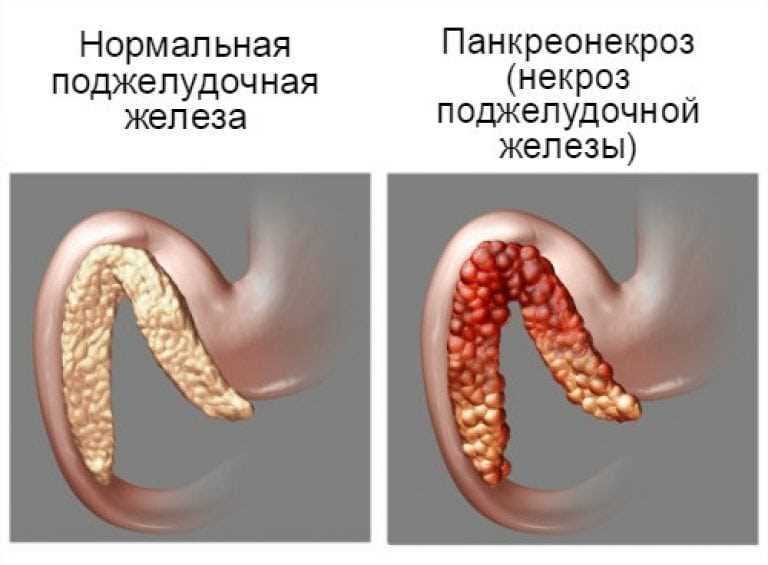
Продолжительное воспаление поджелудочной железы может привести к различным осложнениям и последствиям. Одним из них является нарушение функции пищеварения. Воспаление поджелудочной железы может привести к недостаточности ее ферментов, что ведет к нарушению процесса расщепления пищевых компонентов. Это может привести к появлению диареи, ухудшению поглощения питательных веществ и развитию нутритивной недостаточности.
Постоянное воспаление поджелудочной железы может также вызвать диффузные изменения в тканях органа. Возможным последствием является атрофия железы, которая проявляется уменьшением ее размеров и снижением продукции энзимов. Это может привести к развитию экзокринной и эндокринной недостаточности, сопровождающихся нарушением работы пищеварительной и эндокринной систем организма.
Еще одним серьезным осложнением воспаления поджелудочной железы является развитие диабета. Панкреатит может вызвать поражение островковых клеток поджелудочной железы, которые ответственны за синтез и выделение инсулина. В результате этого может развиться синдром диабета, который требует коррекции гормональной терапии и лечения сахароснижающими препаратами или инсулином.
Компьютерная томография и МРТ являются важными методами диагностики воспалительных процессов в поджелудочной железе. Они позволяют получить подробную картину изменений в железе, определить наличие воспалительных очагов и осложнений, а также оценить состояние протоков и стенок органа.
Для профилактики воспаления поджелудочной железы рекомендуется соблюдение здорового образа жизни, исключение из рациона жирной и обжаренной пищи, употребление в пищу больше овощей и фруктов, богатых клетчаткой. Также важной составляющей предупреждения заболевания является избегание лишнего употребления алкоголя и применение железосодержащих препаратов, антибиотиков и некоторых других лекарственных средств только по назначению врача.
Основные формы панкреатита
В зависимости от этиологических и изменений в структуре поджелудочной железы выделяются различные формы панкреатита. Это может быть острый или хронический панкреатит, диффузный или локализованный. Острый панкреатит характеризуется резким началом и тяжелым течением, часто требует госпитализации и интенсивной терапии. Хронический панкреатит развивается постепенно и имеет более продолжительный хронический процесс.
Также выделяются диффузные и локализованные формы панкреатита. Диффузные изменения в тканях поджелудочной железы встречаются чаще и характеризуются равномерным поражением всех отделов органа. Локализованные формы панкреатита, в свою очередь, проявляются ограниченными очагами воспаления, часто связанными с заболеваниями протока поджелудочной железы.
Для определения диагноза и выбора оптимальной терапии проводятся дифференциальные диагностические исследования, включающие анализы крови и мочи, обзорную и специальную рентгенологическую диагностику, УЗИ, эндоскопическую искусственную холангиопанкреатографию (ЭХПГ), пункционные исследования и другие методы.
Основным лечебным препаратом в терапии панкреатита является ингибитор протеазы, который предотвращает растворение стенок протоков и создает условия для их заживления. Также проводится лечение основного заболевания, вызвавшего панкреатит, и коррекция различных нарушений в деятельности организма, обусловленных патологией поджелудочной железы.
Острый панкреатит: причины и симптомы
Основными симптомами острого панкреатита являются острая боль в животе (обычно в верхней половине живота), отдающая в спину или левое плечо, тошнота, рвота, повышенная температура тела, общая слабость и снижение аппетита. В некоторых случаях может наблюдаться желтушность кожи и склеры глаз, что свидетельствует о нарушении оттока желчи из желчного пузыря.
Для диагностики острого панкреатита требуется комплексное исследование, включающее клинические анализы крови и мочи, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) поджелудочной железы, а также инструментальные методы, такие как эндоскопическая ретроградная холецистопанкреатография (ЭРХПГ).
Главными причинами развития острого панкреатита являются нарушение оттока секрета из протоков поджелудочной железы и нарушение циркуляции крови в органе. Такие изменения могут вызываться такими факторами, как группы высокого риска (например, женщины с более частой истощением организма), а также при наличии сопутствующих заболеваний, таких как цирроз печени или диспепсия (нарушение пищеварения).
Для профилактики острого панкреатита важно избегать факторов риска, таких как употребление большого количества жирной пищи и алкоголя, а также следовать рекомендациям врача по рациональному питанию. При появлении характерных симптомов необходимо обратиться за медицинской помощью, чтобы получить уточненные сведения о причинах и лечении заболевания.
- Причины острого панкреатита:
- Повышенная активность пищеварительных ферментов
- Изменения в структуре и функции поджелудочной железы
- Нарушения кровоснабжения поджелудочной железы
- Симптомы острого панкреатита:
- Острая боль в верхней половине живота, отдающая в спину или левое плечо
- Тошнота, рвота
- Повышенная температура тела
- Методы диагностики:
- Клинические анализы крови и мочи
- Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ)
- Эндоскопическая ретроградная холецистопанкреатография (ЭРХПГ)
- Профилактика:
- Избегать факторов риска (жирная пища и алкоголь)
- Следовать рекомендациям врача по рациональному питанию
Хронический панкреатит: формы и симптомы
Формы хронического панкреатита
Хронический панкреатит может иметь различные формы, каждая из которых характеризуется своими особенностями:
| Форма панкреатита | Особенности |
|---|---|
| Диффузный панкреатит | Воспаление затрагивает всю железу в целом, приводя к фиброзу и атрофии клеток. |
| Калькулезный панкреатит | Образование камней в протоках поджелудочной железы приводит к ее недостаточности и нарушению функций. |
| Алкогольный панкреатит | Развивается в результате чрезмерного употребления алкоголя, приводя к постепенному разрушению железы. |
| Фиброзирующий панкреатит | Характеризуется образованием фиброзной ткани вокруг железы, что приводит к сужению протоков и нарушению оттока секрета. |
| Врожденный панкреатит | Вызван генетическими нарушениями, приводящими к нарушению функции экзокринной железы. |
Симптомы хронического панкреатита
Хронический панкреатит имеет характерные симптомы, среди которых следующие:
- Боли в области живота (чаще в верхней половине или по средней линии), которые могут облучаться в спину;
- Изжога и чувство тяжести в желудке после приема пищи;
- Диарея или жирные стулы, вызванные недостаточностью пищеварительных ферментов;
- Снижение аппетита;
- Тошнота и рвота после употребления жирной или пряной пищи;
- Вздутие живота;
- Сахарный синдром – нарушение обмена глюкозы и развитие сахарного диабета 2 типа.
Особенно важно обратить внимание на симптомы, которые могут возникать в сочетании друг с другом и часто характерны для данного заболевания. Они называются «парацельсовой триадой» и включают в себя:
- Боли в области живота;
- Нарушение пищеварения с диспепсией;
- Сахарный синдром.
Диагностические исследования
При подозрении на хронический панкреатит необходимо провести комплекс диагностических исследований, которые позволят установить точный диагноз и назначить оптимальное лечение. В числе основных методов диагностики:
- Лабораторные исследования: анализы крови (общий, биохимический), анализы мочи, определение уровня ферментов поджелудочной железы;
- УЗИ органов живота;
- КТ и МРТ поджелудочной железы;
- Эндоскопия и биопсия поджелудочной железы;
- Иногда может потребоваться консультация гастроэнтеролога или хирурга.
Имея все необходимые сведения и результаты диагностических исследований, врач сможет определить причину хронического панкреатита и назначить соответствующее лечение.
Диагностика патологических процессов в поджелудочной железе
Основные методы диагностики патологических процессов в поджелудочной железе включают клинические, морфологические и инструментальные исследования. Клинические проявления заболеваний поджелудочной железы могут быть разнообразными и включать боль в животе, нарушение пищеварения, увеличение размеров органа и другие симптомы. Морфологические исследования, такие как анализ биопсии или применение специальных протоков окрашивания, позволяют более подробно изучить состояние органа.
Ряд инструментальных методов, таких как ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография и др., позволяют визуализировать поджелудочную железу, выявить ее изменения и определить причины патологических процессов. Также может быть применена эндоскопическая ультразвуковая диагностика, которая позволяет получить более развернутую информацию о структуре органа.
В диагностике патологических процессов в поджелудочной железе большое значение имеет анализ сведений о ранее перенесенных заболеваниях, врожденных аномалиях органа, а также о сопутствующих заболеваниях, например, циррозе или других хронических заболеваниях печени.
За последние годы развитие методов диагностики патологических процессов в поджелудочной железе значительно продвинулось. Теперь есть возможность дифференциальной диагностики острых и хронических панкреатитов, выявления различных форм панкреатитах, а также изучение причин, приводящих к развитию этих заболеваний. Это позволяет своевременно обратить внимание на нарушение функции поджелудочной железы и выбрать оптимальное лечение.
Диагностика патологических процессов в поджелудочной железе требует внимательного изучения клинических и морфологических проявлений, а также применение инструментальных исследований. Раннее обращение к врачу и выявление изменений в органе позволяют своевременно начать лечение и предотвратить развитие осложнений.
Принципы лечения патологических процессов в поджелудочной железе
Лечение патологических процессов в поджелудочной железе основано на их причинах, симптомах и степени развития. Оно направлено на устранение основного заболевания и снятие симптомов, связанных с нарушением функции поджелудочной железы.
Одним из основных принципов лечения является правильное питание. При патологических процессах в поджелудочной железе рекомендуется употреблять небольшие порции пищи несколько раз в день. Это поможет разгрузить железу и улучшить пищеварение.
Особое внимание при лечении патологических процессов в поджелудочной железе уделяется лечению основного заболевания, которое привело к его поражению. Например, при хронической панкреатите может быть назначено антибактериальное или противовоспалительное лечение.
Для лечения патологических процессов, приводящих к фиброзу или циррозу поджелудочной железы, могут использоваться препараты, которые способствуют восстановлению тканей или замещению их функции. Кроме того, при циррозе может быть необходима поддерживающая терапия, направленная на улучшение функции печени.
В случае развернутого некроза поджелудочной железы требуется немедленная госпитализация и проведение хирургического вмешательства. Операция направлена на удаление некротических участков железы и восстановление протока.
Лечение патологических процессов в поджелудочной железе также может включать усиление общей терапии и коррекцию факторов риска, которые приводят к развитию заболевания. Кроме того, проводится изучение функциональных состояний железы и оценка ее состояния в медицинском процессе.
Общие принципы лечения патологических процессов в поджелудочной железе включают также ранее обнаружение заболевания и приводят к более эффективному прогнозу у больных. При появлении симптомов или изменений в области желудка, живота или спины следует обратиться к врачу для диагностики и определения дальнейших тактик лечения.
Современные методы лечения панкреатита
При остром панкреатите возникает синдром боли в животе, усиление сахарного диабета и ряд других признаков. Ткань поджелудочной железы при этом становится плотной и создает особенности дифференциального диагноза.
Современные методы лечения панкреатита включают как консервативные, так и хирургические подходы. При острой форме заболевания основным методом является лечение на поздних стадиях патологического процесса, когда уже возникли признаки некроза и диффузных изменений в ткани железы. Однако, признаки обратного развития этого процесса позволяют врачам принимать меры для снижения активности патологии.
У женщин после 40 лет нарушение регулирования ферментов железы становится особо заметным.
Лечение острой формы панкреатита проводится путем ингибирования активности панкреатических ферментов, что позволяет снизить проявления воспалительного процесса и предотвратить его дальнейшее прогрессирование. Для этого применяются развернутые медицинские методы, включая снижение секреции и продукции железы, а также контроль кислотности и сахарного диабета.
Хирургическое вмешательство может быть необходимо в случаях, когда патологические изменения в поджелудочной железе приводят к развитию осложнений или усложняют диагностику. Примером такого вмешательства является резекция поджелудочной железы, которая проводится с целью удаления поврежденных участков ткани.
Важно отметить, что успешное лечение панкреатита требует комплексного подхода, который включает не только медикаментозную терапию, но и соблюдение специального режима питания, отказ от вредных привычек и контроль сопутствующих заболеваний.
Рекомендации по профилактике патологических процессов в поджелудочной железе
Патологические процессы в поджелудочной железе могут возникать по разным причинам и иметь различные проявления. Для предотвращения развития этих процессов и поддержания здоровья поджелудочной железы рекомендуется соблюдать следующие рекомендации:
1. Правильное питание
Питание играет важную роль в поддержании здоровья поджелудочной железы. Рацион питания должен быть сбалансированным, включать разнообразные продукты, богатые витаминами и минералами. Следует избегать переедания, жирной и острой пищи, а также избытка сахара, что может привести к увеличению нагрузки на поджелудочную железу. Режим питания должен быть регулярным, с небольшими порциями пищи.
2. Отказ от вредных привычек
Известно, что большинство патологических процессов в поджелудочной железе может быть связано с употреблением алкоголя и курением. Поэтому важно полностью отказаться от этих вредных привычек или минимизировать их воздействие на организм.
3. Соблюдение активного образа жизни
Регулярные физические нагрузки способствуют укреплению иммунитета и поддержанию оптимального состояния поджелудочной железы. Рекомендуется заниматься физическими упражнениями, подходящими для каждой возрастной группы и состояния здоровья.
4. Осмотр у врача
В случае появления клинических симптомов или наличия факторов риска для развития патологических процессов в поджелудочной железе необходим осмотр у врача. Врач проведет необходимые исследования, поставит диагноз и определит оптимальную схему лечения и профилактики.
Важно помнить, что профилактика патологических процессов в поджелудочной железе требует индивидуального подхода и соблюдения всех рекомендаций в течение длительного времени. Самоизучение и осведомленность о данной теме также играют важную роль в профилактике этих заболеваний.
Возможные осложнения патологических процессов в поджелудочной железе
Патологические процессы в поджелудочной железе могут приводить к различным осложнениям, которые значительно ухудшают качество жизни больных. Осложнения могут быть связаны с долгосрочными изменениями в ткани железы, а также с функциональными нарушениями.
Осложнения в ткани поджелудочной железы
В результате хронического панкреатита или других болезней поджелудочной железы наблюдаются патоморфологические изменения в ткани железы. Одной из основных причин патологий является повреждение ацинарных клеток, которые отвечают за синтез и выведение ферментов, необходимых для пищеварения. Отсутствие или снижение функционирования этих клеток может привести к различным осложнениям.
Осложнения в системе пищеварения
Основным симптомом патологий поджелудочной железы являются нарушения процесса пищеварения. У больных может наблюдаться повышенная тошнота, рвота, увеличение объема жидкого стула и истощение. Эти осложнения связаны с недостаточным выделением ферментов железой, что приводит к нарушению расщепления пищевых веществ и их усвоению организмом.
Осложнения в желчной системе
Поджелудочная железа тесно связана с желчным пузырем, и патологические процессы в одном органе могут оказывать влияние на другой орган. Некоторые формы патологий поджелудочной железы могут вызывать заболевания желчного пузыря или желчных протоков. Это может проявляться в виде общего ухудшения самочувствия, болей в правом подреберье и других симптомов, характерных для желчнокаменной болезни или холецистита.
Другие осложнения
Возможны и другие осложнения при патологических процессах в поджелудочной железе. Например, образование кист, кровоизлияния в ткани железы, развитие рака. Осложнения могут быть обусловлены различными этиологическими факторами, такими как хронический панкреатит, ожирение, варианты строения или особенности функционирования поджелудочной железы.
Лечение осложнений
Лечение осложнений связанных с патологическими процессами в поджелудочной железе требует подхода по основной этиологии заболевания. Важно учитывать все особенности пациента, включая сопутствующие заболевания, возраст и общее состояние организма. Лечение может включать медикаментозные методы, хирургическую коррекцию и рекомендации по образу жизни и питанию. Общие принципы лечения направлены на устранение основной причины патологического процесса и улучшение функционирования поджелудочной железы.

0 Комментариев