Инфаркт миокарда является одним из самых распространенных и опасных сердечно-сосудистых заболеваний, вызывающих множество смертей по всему миру. В основе этого заболевания лежит нарушение кровоснабжения сердечной мышцы, что приводит к некрозу клеток и развитию острой ишемии.
Одной из основных причин возникновения инфаркта миокарда являются тромбоз и атеросклероз коронарных артерий – главных артерий, обеспечивающих питание сердца кислородом и питательными веществами. Кроме того, факторы, такие как курение, диабет, высокое артериальное давление, изменившиеся жировые оболочки внутри коронарного сосуда, а также генетическая предрасположенность могут способствовать развитию инфаркта миокарда.
Инфаркт миокарда может проявляться различными симптомами, включая острую боль в груди, которая может распространяться на левую часть тела, шею, челюсть и левую руку, а также наиболее часто встречающимися признаками являются ощущение тяжести, давления или сжатия в груди. Также симптомы могут включать тошноту, рвоту, потерю сознания и болевые ощущения в животе, что может быть ошибочно принято за холецистопанкреатит.
Для диагностики инфаркта миокарда используется анализ показателей крови, таких как маркеры некроза сердечной мышцы. Этот анализ позволяет определить наличие и прогрессирование патологического процесса, а также оценить последствия инфаркта. Важно отметить, что время с начала болевых симптомов до получения медицинской помощи является критическим фактором в прогнозах пациента. Чем быстрее будет оказана медицинская помощь, тем лучше будут прогнозы и меньше вероятность смертности.
Лечение инфаркта миокарда направлено на восстановление кровотока в поврежденные области сердца, а также на предотвращение дальнейшего развития заболевания. В большинстве случаев это включает проведение терапии тромболитиками и препаратами для улучшения кровоснабжения сердца, а также назначение лекарств для снижения нагрузки на сердце. Важным аспектом лечения является также профилактика повторного инфаркта миокарда, которая может включать изменение образа жизни, диету, упражнения и прием лекарств.
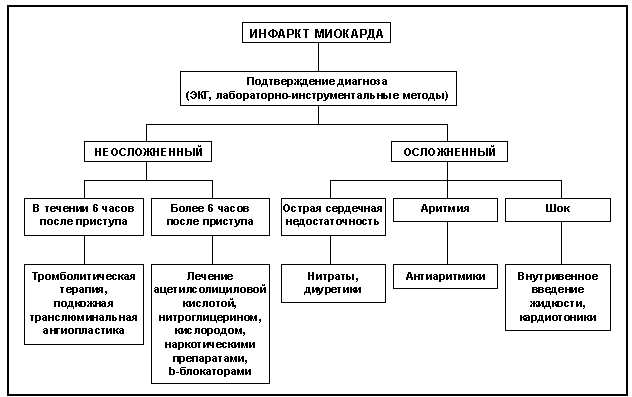
Механизмы развития патологического процесса инфаркта миокарда
Основными механизмами развития инфаркта миокарда являются:
| 1 | Окклюзия коронарного сосуда. В основе развития этого процесса лежит формирование тромба (сгустка), который закупоривает просвет коронарной артерии. Это может произойти в результате повреждения эндотелия (внутреннего слоя сосуда) при атеросклерозе, тромбозе или спазме сосуда. |
| 2 | Ишемия и некроз миокарда. При отсутствии достаточного кровоснабжения область миокарда становится ишемичной (голодной) и начинает подвергаться некрозу. Усиливается размер и площадь некротической зоны с течением времени, что может привести к развитию сердечной недостаточности и другим осложнениям. |
| 3 | Перфорация и аневризма стенки сердца. В результате некроза и разрушения тканей миокарда может произойти перфорация (пробой) стенки сердца, что приводит к развитию аневризмы. Аневризма — это выступление (выпячивание) стенки сердца, что может стать источником тромбообразования и нарушить нормальный ритм сердечных сокращений. |
| 4 | Сосудистые спазмы. После инфаркта миокарда часто наблюдается сосудистый спазм (судорога), что приводит к сужению просвета коронарных сосудов. Это может усугубить ишемию (голодание) миокарда и привести к развитию дополнительных осложнений. |
Развитие патологического процесса инфаркта миокарда может иметь различные последствия в зависимости от индивидуальных особенностей пациента и своевременности оказания медицинской помощи. Это может включать развитие сердечной недостаточности, аритмии, инфекционных осложнений, реже — разрыв миокарда, что является чрезвычайно серьезным и часто смертельным осложнением.
ИМ может развиваться у людей различного возраста и пола, однако высокий риск его развития связан с такими факторами, как курение, семейная предрасположенность, возраст (особенно после 45 лет у мужчин и в менопаузе у женщин), артериальная гипертензия, сахарный диабет, физическая неактивность и др.
Профилактика инфаркта миокарда направлена на уменьшение риска его развития и включает такие меры, как правильное питание, физическая активность, снижение веса, отказ от курения и умеренное употребление алкоголя, контроль артериального давления и сахарного диабета, прием антикоагулянтов и антитромбоцитарных средств.
При первых симптомах инфаркта миокарда, таких как онемение или боль в груди, челюсти или голове, кратковременная потеря сознания, нарушение ритма сердца, ощущение одышки или упражнений, следует незамедлительно обратиться за медицинской помощью. Врач может назначить дополнительные исследования, такие как ЭКГ или тесты на ферменты сердца, для подтверждения диагноза и определения стратегии лечения.
Нарушение кровоснабжения сердечной мышцы
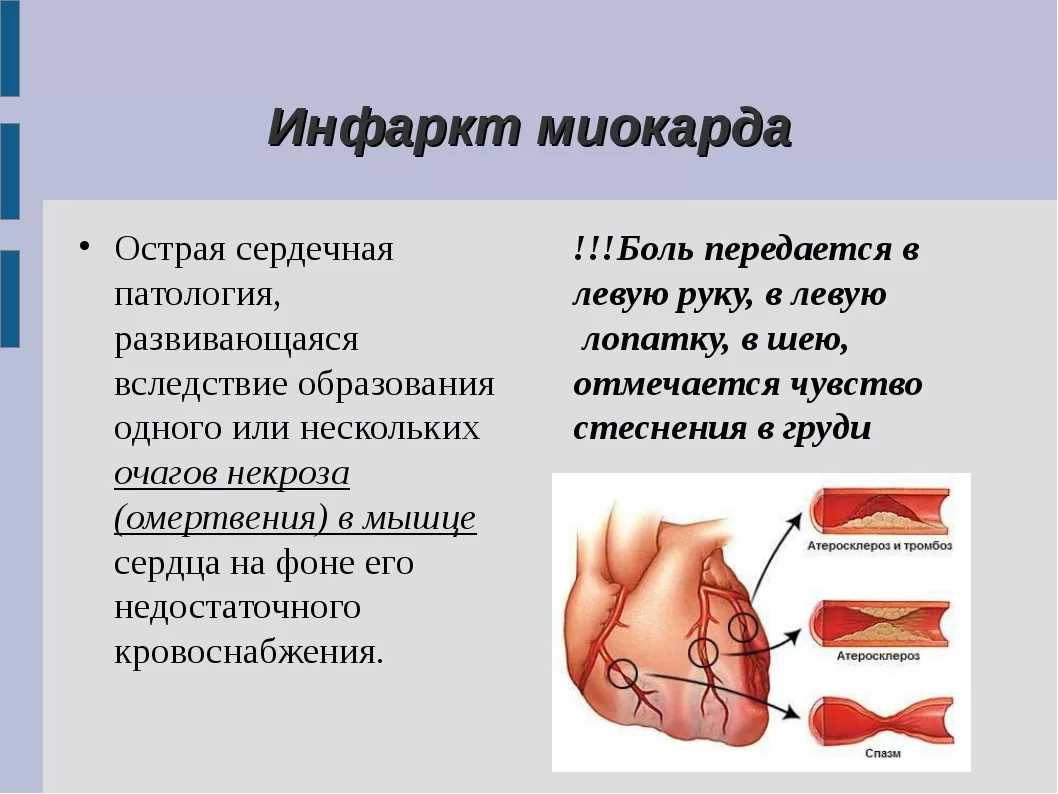
Во время инфаркта миокарда происходят нарушения в кровотоке, что может привести к недостатку кислорода в сердечной мышце. Это может наступить из-за закрытия атеросклеротического тромбом коронарной артерии или из-за разрыва атеросклеротического бляшки с последующей образованием тромбоэмболического инсульта.
Измененное кровоснабжение сердечной мышцы приводит к серьезным последствиям. Наиболее серьезные из них – острой и хронической сердечной недостаточности, аритмиям, развитию аневризмы сердца и тромбоэмболического инсульта. Нарушения могут также проявляться в виде болей в головной части, одышки, хрипов, чвка животных, повышения желудочно-кишечного давления, учащения пульса и изменений ЭКГ.
Смертность от инфаркта миокарда в значительной степени зависит от возраста пациента и времени, затраченного на транспортировку больного в медицинское учреждение с возможностью выполнения инвазивного вмешательства. Большая часть смертей происходит в первые несколько часов после начала инфаркта.
Механизмы развития нарушения кровоснабжения

Наиболее часто встречаются такие механизмы нарушения кровоснабжения сердечной мышцы:
- Образование тромба на основе атеросклеротической бляшки
- Закрытие коронарной артерии эмболом
- Опухоль или другой измененный сосуд, препятствующий нормальному кровотоку
- Кровотечение или перебои с кровотоком в микроциркуляции
- Модифицируемые факторы риска: артериальная гипертензия, гиперхолестеринемия, сахарный диабет
Несколько из этих механизмов могут сочетаться или наступать последовательно.
Последствия нарушения кровоснабжения сердечной мышцы
Недостаточность кровоснабжения сердцебиение может привести к развитию острой и хронической сердечной недостаточности. Острая сердечная недостаточность характеризуется нарушением физической активности, отеками, одышкой, хрипами, холодной потливостью, снижением артериального давления и измененным кровообращением в других органах.
Усиление симптомов может привести к формированию аневризмы сердца, что является доброкачественной формой изменения размера сердца. Однако, это состояние увеличивает риск развития тромбоэмболических осложнений, включая инсульт.
Частые аритмии (например, фибрилляция предсердий), понижение артериального давления и вспышки головной боли могут быть другими последствиями нарушения кровоснабжения сердечной мышцы.
Окклюзия коронарных артерий
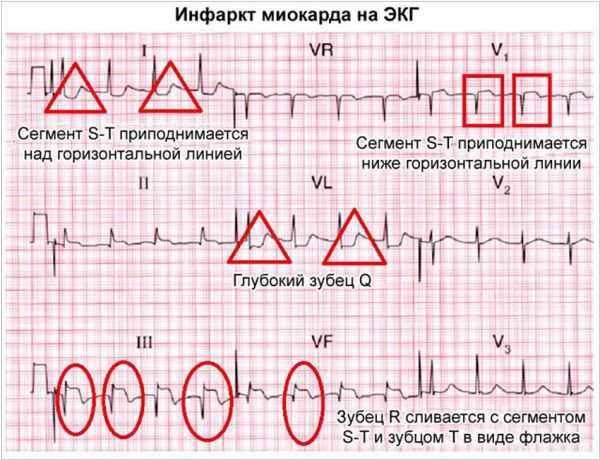
Полная окклюзия коронарной артерии ведет к развитию трансмурального инфаркта миокарда, характеризующегося некрозами всей толщи сердечной мышцы в зоне поражения. Это состояние обычно сопровождается сильной болевой симптоматикой в груди, переднеперегородочным отведением ST-сегмента на ЭКГ и элевацией уровня маркеров повреждения сердечной мышцы в крови. В случае развития пересеченного инфаркта миокарда, когда просвет сосуда частично восстанавливается, некрозы могут быть локализованы в определенных частях сердечной мышцы.
Частичная окклюзия коронарных артерий может привести к развитию некротических очагов в сердечной мышце, которые не достигают полной толщи и имеют свежий характер. Это может привести к болевой симптоматике, которая не всегда является типичной для инфаркта миокарда. У пациентов с частичной окклюзией коронарных артерий нередко наблюдаются такие симптомы, как одышка, хрипы и ухудшение общего состояния. Для диагностики таких очагов нередко используют компьютерную томографию.
Окклюзия коронарных артерий может вызывать различные формы инфаркта миокарда, такие как переднеперегородочный, цельной, заднеперегородочного и межжелудочкового разделов. В зависимости от уровня окклюзии и характера процесса, течение и последствия инфаркта могут быть разными.
В целом, окклюзия коронарных артерий является серьезным состоянием, требующим немедленного вмешательства. Она может привести к развитию инфаркта миокарда, инсульта, головной боли, кровоизлияния и других осложнений. Для предотвращения и облегчения последствий окклюзии коронарных артерий необходимо соблюдать здоровый образ жизни, отказаться от курения, ограничить потребление жирной пищи и упражняться регулярно.
Некроз и гибель миокарда
Патологический процесс инфаркта миокарда характеризуется развитием некроза и гибели миокарда, что имеет серьезные последствия для здоровья пациента.
Некроз миокарда — это процесс, при котором теряется жизнеспособность клеток сердечной мышцы из-за недостатка кислорода и питательных веществ. Этот процесс является одним из ключевых механизмов развития инфаркта миокарда и может привести к серьезным последствиям для сердечно-сосудистой системы.
Гибель миокарда может быть вызвана несколькими факторами. В основе развития инфаркта лежит закупорка коронарных артерий, сопровождающаяся образованием тромба. Это может произойти в результате атеросклероза, когда на стенках сосудов образуется бляшка из холестерина и других веществ, которая затрудняет нормальный кровоток.
Признаки и симптомы инфаркта миокарда включают острую боль в груди (ангина), которая может распространяться на руку, шею или спину. Также могут наблюдаться одышка, расстройства сердечного ритма, слабость или даже потеря сознания. Клиническая картина может развиваться по-разному у разных пациентов и зависит от степени повреждения миокарда и индивидуальных особенностей.
Острые приступы инфаркта миокарда встречаются наиболее часто у пациентов с существующим атеросклерозом или родственников с сердечно-сосудистыми заболеваниями. Также возникнуть инфаркт миокарда может в результате тромбоза или спазма сосудов. Это часто происходит при повышенном уровне стресса, физической нагрузке или неправильного питания.
Клиническая картина и первая помощь
Клиническая картина инфаркта миокарда может быть разнообразной и зависит от места и степени повреждения миокарда. В некоторых случаях инфаркт миокарда проходит без явных симптомов, что затрудняет его диагностику.
Однако наиболее характерными признаками инфаркта миокарда являются острая боль в груди, которая может быть описана как давящая, сжимающая или жгучая. Эта боль может распространяться на руки, шею, челюсть или спину. Боль обычно не проходит от приема нитроглицерина и может сопровождаться ощущением болезненности в верхней части желудочков и повышением уровня фермента troponin в крови.
Если у вас возникли подобные симптомы, необходимо незамедлительно вызвать скорую помощь и начать оказывать первую помощь. При остановке сердца необходимо провести реанимационные мероприятия до прибытия врачей.
Диагностика и лечение
Диагностика инфаркта миокарда включает проведение электрокардиограммы (ЭКГ), анализа уровня ферментов и биомаркеров в крови, а также дополнительных исследований, таких как экг-мониторинг, эхокардиография и коронарография.
Лечение инфаркта миокарда включает проведение реваскуляризации миокарда, которая может быть выполнена с помощью наркотических препаратов, таких как тромболитические препараты или антитромбоцитарные средства (например, аспирин или клопидогрел), а также путем проведения коронарного шунтирования или ангиопластики.
Другие методы лечения могут включать медикаментозную терапию для улучшения сердечной функции, контроля артериального давления и уровня холестерина, а также изменения образа жизни пациента, включающие здоровое питание, физическую активность и бросок курения.
Уровень болевых ощущений и болезненности во время инфаркта миокарда может быть снижен с помощью анальгетиков и препаратов, снижающих напряжение и тревогу.
Последствия и профилактика
Инфаркт миокарда может иметь серьезные последствия для здоровья пациента, включая нарушения сердечного ритма, сердечную недостаточность, инсульт или смерть. Поэтому очень важно проводить своевременное и правильное лечение инфаркта миокарда и предпринимать меры для профилактики его развития.
Профилактика инфаркта миокарда включает контроль артериального давления, уровня холестерина и глюкозы в крови, отказ от курения, активное физическое движение, здоровое питание и устранение факторов риска, таких как ожирение и сахарный диабет.
Заключение
Инфаркт миокарда — серьезное заболевание, которое требует незамедлительного вмешательства для предотвращения серьезных осложнений и смерти пациента. Изучение механизмов развития инфаркта и последствий его процесса позволяет разработать эффективные методы лечения и профилактики этого заболевания, увеличивая шансы на выздоровление и улучшая качество жизни пациентов.
Воспалительные процессы и ремоделирование ткани
Когда бляшка разрывается, обнажается ее содержимое, включая тромбоциты и промежуточные продукты распада. Это приводит к образованию тромба и препятствует нормальному кровотоку в артерии. В результате этого происходит уменьшение поступления кислорода в область сердечной мышцы, что приводит к развитию ишемии.
Некроз (гибель) сердечной мышцы является следующим этапом развития инфаркта миокарда. Некроз развивается в области, которая наиболее чувствительна к ишемии и гипоксии, а именно в зоне, которая находится между нетрансмуральной и трансмуральной ишемией.
Одним из проявлений инфаркта миокарда является острой формы и стенокардия, которая проявляется в отраженной боли в груди. Пациенты также могут испытывать ощущение одышки, слабости, головной головокружения, повышение температуры тела.
Восстановление после инфаркта миокарда и ремоделирование сердечной мышцы зависят от многих факторов, включая терапию, сбалансированное питание, физическую активность и качество жизни пациента. Реабилитация после инфаркта миокарда включает в себя медикаментозную терапию, физическую реабилитацию, изменение образа жизни и психологическую поддержку.
Воспалительные процессы
Воспалительные реакции играют важную роль в развитии и прогрессировании инфаркта миокарда. В результате повреждения сердечной мышцы возникает воспаление, которое приводит к активации иммунной системы и миграции воспалительных клеток в область поражения.
Воспаление может вызвать повреждение окружающих тканей и повышение температуры в зоне поражения. В ответ на воспалительные изменения, организм начинает производить фибрин, что приводит к формированию рубца, который может увеличить риск развития сердечной недостаточности. Воспаление также может привести к изменениям в структуре сердца, которые называются ремоделированием.
Ремоделирование ткани
Ремоделирование сердечной ткани является результатом воспаления и ишемических повреждений. В процессе ремоделирования происходят изменения в структуре сердца и долгосрочные последствия инфаркта миокарда.
После инфаркта миокарда возникает изменение размера, формы и функции сердца. Левое желудочка может увеличиться в размерах и стать менее эффективным в сокращениях. Это может привести к развитию сердечной недостаточности и дыхательных нарушений, таких как одышка.
Ремоделирование также может привести к повышению чувствительности к сердечной мышце к различным факторам, таким как физическая активность и стресс. Это может вызвать появление стенокардии – боли в области сердца при физической нагрузке или эмоциональном стрессе.
Ангиография и другие обследования позволяют оценить степень повреждения сердечной мышцы и определить возможные причины развития инфаркта миокарда. Пациентам, у которых есть факторы риска, такие как курение, сахарный диабет или семейная история инфаркта миокарда, рекомендуется подвергнуться ангиографии для выявления степени сужения коронарных артерий.
Одним из следующих этапов после инфаркта миокарда является повторный инфаркт. Повторный инфаркт может произойти из-за повреждения других артерий или в результате повторного образования тромба в уже поврежденной артерии.
Общий подъем здоровья и качества жизни пациента после инфаркта миокарда зависит от множества факторов, включая социоэкономическую ситуацию, доступность медицинских услуг и возможности получения реабилитационной терапии.
Ссылки:
— Joseph S. Alpert. Acute Myocardial Infarction. StatPearls Publishing, 2022. ISBN: 978-1-099-20000-3.
Отек и кровоизлияние в сердечной мышце
Несквозной отек, или локализованный отек, возникает в результате некроза сердечной мышцы в определенном сегменте. Механизм развития несквозного отека связан с сужением (стенозом) артерий сердца и нарушением кровоснабжения этого сегмента.
Причиной сужения артерий могут быть различные факторы, такие как атеросклероз, тромбоз, спазм. Расширение сосудов (стентирование) и восстановление нормального кровоснабжения сегмента может быть эффективным методом лечения несквозного отека.
Кровоизлияние в сердечную мышцу может происходить при разрыве мелких сосудов или крупных артерий. Последствия кровоизлияния будут зависеть от его характера и масштабов. В результате кровоизлияния развивается гематома, которая вызывает расширение сердечной мышцы и гемодинамические нарушения.
Кровоизлияние, связанное с разрывом сосудов, может быть тяжелой и опасной компликацией инфаркта миокарда. Оно может привести к развитию сердечной недостаточности и даже смертельному исходу. Поэтому важно проводить своевременную диагностику и лечение данного осложнения.
Признаками кровоизлияния в сердечную мышцу могут быть давящие, сжимающие боли в груди, которые могут переходить в район левой руки, плеча, шеи или нижней челюсти. Часто эти боли сопровождаются испугом, учащенным сердцебиением и чувством стеснения в груди. В такой ситуации необходима экстренная медицинская помощь и госпитализация.
Для диагностики отека и кровоизлияния в сердечной мышце используются различные методы исследования, такие как ЭКГ, эхокардиография, лабораторная диагностика (определение уровня ферментов, гомоцистеина и т.д.), рентгенография. Эти методы позволяют установить точный диагноз и определить характер и степень развития осложнения.
Лечение отека и кровоизлияния в сердечной мышце должно быть направлено на устранение причины их развития, а также поддержание нормального кровообращения и функции сердца. В некоторых случаях может потребоваться оперативное вмешательство.
Последствия отека и кровоизлияния в сердечной мышце могут быть разнообразными. Возможны компликации в виде сердечной недостаточности, нарушений сердечного ритма, инфекционных осложнений (например, пневмонии), повторного инфаркта и других заболеваний сердца.
Пациенты с отеком или кровоизлиянием в сердечной мышце должны соблюдать режим и диету, исключающие физическую и эмоциональную перегрузку, и следовать назначенному лечению. Важно проводить регулярное наблюдение врача и соблюдать все его рекомендации для предотвращения возможных осложнений и обеспечения полноценной жизни.

0 Комментариев