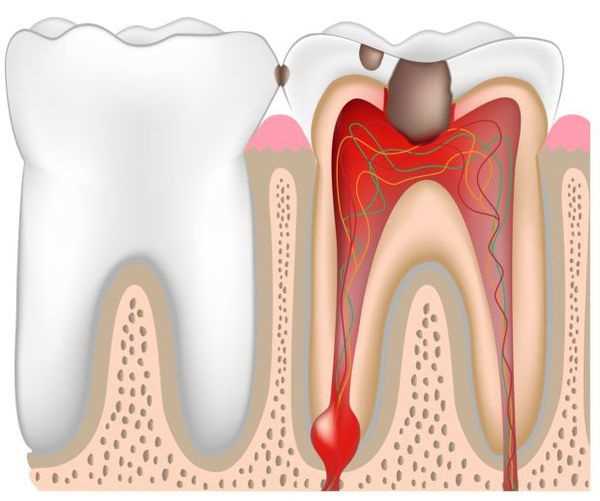
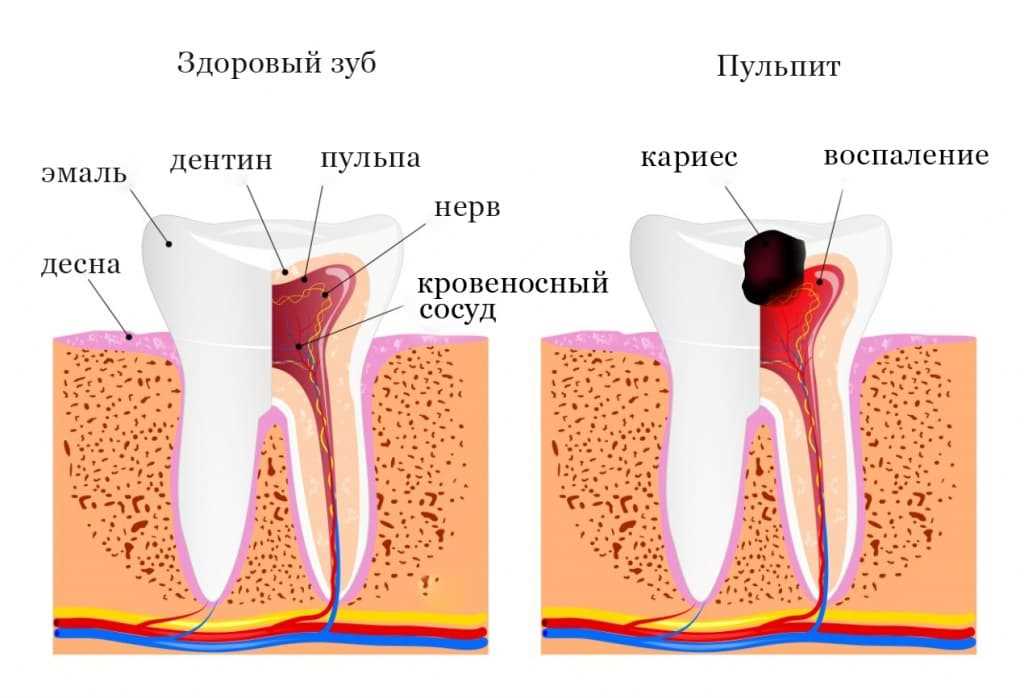
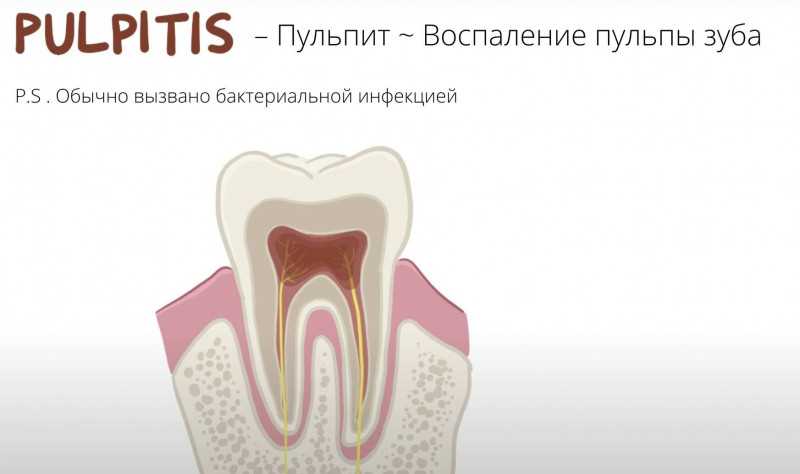
Пульпа зуба представляет собой мягкий тканевой орган внутри зуба, который содержит кровеносные сосуды, нервы и конечные волокна. Воспалительный процесс в пульпе, известный как пульпит, может возникнуть из-за различных факторов, включая проникновение микроорганизмов внутрь зуба.
Микроорганизмы, такие как бактерии, могут проникать в пульпу через кариозные полости, каналы и трещины в зубе. Они вызывают воспалительную реакцию пульпы, что в свою очередь приводит к отёку и изменениям внутри пульпы. Причиной пульпита может быть также попадание раздражающих веществ и травмирующих факторов в мягкую ткань пульпы, например при неосторожном удалении пломбы или при некачественной обтурации коронковой части зуба.
При развитии пульпита можно выделить несколько стадий: от начального воспалительного процесса до гнойного пульпита. Визуально пульпа может иметь мукоидное, фиброзное или гнойное состояние, а также быть отёчной. Хронический пульпит часто наблюдается у пациентов с кариозно-постинфекционными изменениями зубов, которые не получили своевременного лечения или прокладка коронковой абатментной конструкции остающегося после удаления зуба корневого оста и изолирование пульпарного отдела зуба с помощью цементом после удаления зуба зуба с целью его дальнейшего пломбирования.
При появлении симптомов пульпита, таких как боли при приеме холодной или горячей пищи, чувствительность к удару, усиливающаяся ночью, и изменения в цвете зуба следует обратиться к стоматологу для диагностики и лечения. Существуют различные методы извлечения пульпитов и лечения зубов, включая различную обтурацию пульпарной полости. Общие методы лечения включают удаление пульпы, расширение корневых каналов, снятие десневого маржа остроэлектродным электродом, извещение каналов зуба механическим путем, промывание каналов гипохлоритной жидкостью и дальнейшую обтурацию пульпарного пространства штифтами или другими пломбирующими материалами, а также процедуры по реставрации зуба.
Рекомендуется проведение расширения каналов, удаление медицинского спирта из каналов и сверления дентинной стенки чтобы получить свободное обтурирование пульпарного пространства обтурированием на основе цементов и/или комбинированных материалов.
Острый пульпит
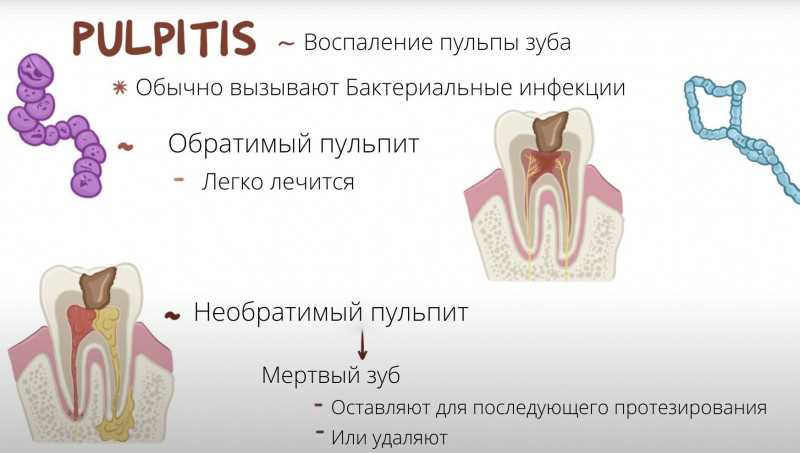
При ранних признаках острого пульпита рекомендуется провести анестезию с помощью адгезивных анестезирующих препаратов. Дальнейшее лечение зависит от стадии процесса и состояния зуба. Для получения окклюзионной и ротовой пульпарной области используются штифты с двухслойным эпителизацией и применение композитов.
При получении хронического пульпита рекомендуется провести стимуляцию иоффе-головки с помощью препаратов из дентина. В отсутствие депульпированного зуба или при отсутствии возможности получить пломбирование, применяется профилактика патологической анатомии с помощью рекомендаций международной клинической практики и применение адгезивных капилляров для получения полноценной эмали и тканей периодонта.
Факторы, способствующие развитию острого пульпита
- Кариес. Один из наиболее распространенных причин развития острого пульпита – наличие глубокого кариозного поражения зуба. Кариозный процесс проникает в дентин, доходит до пульпы и вызывает воспаление.
- Повреждения зуба. Травма, физическое воздействие или хирургическая процедура могут привести к повреждению структуры зуба и развитию воспалительного процесса в пульпе.
- Инфекция. Неконтролируемое размножение микроорганизмов в полости рта, таких как стрептококки, может привести к воспалению пульпарной ткани и развитию острого пульпита.
- Гипертензия. Высокое артериальное давление может способствовать появлению воспалительных процессов в организме, включая пульпу зуба.
- Несоблюдение гигиенических требований. Недостаточное чистка зубов, особенно в зазорах между ними, может привести к образованию зубного налета, развитию кариеса и воспалению пульпы.
Для профилактики острого пульпита рекомендуется придерживаться основных советов здравоохранения:
- Ежедневная гигиена полости рта. Регулярная чистка зубов, использование зубной нити и полосок для очистки межзубных пространств помогают предотвратить развитие кариозных процессов и воспаления пульпы.
- Посещение стоматолога. Регулярные профилактические осмотры и чистка зубов врачом помогут выявить и устранить проблемы в полости рта, такие как кариесные поражения и налет, прежде чем они приведут к развитию острого пульпита.
- Соблюдение зубных режимов. Избегание чрезмерной нагрузки на зубы, правильное питание и отказ от вредных привычек также влияют на состояние пульпы и предотвращают воспаление.
Также существуют методы вспомогательной профилактики острого пульпита, включая:
- Использование препаратов для профилактики. Для предотвращения воспаления пульпы можно применять специальные препараты, которые укладываются на зубы-антагонисты или накладываются на поврежденную область зуба.
- Применение методов ликвидации дентиновой гиперчувствительности. Для устранения чувствительности зубной ткани и предотвращения развития острого пульпита используются различные методы, такие как лакировка или обработка зубных поверхностей специальными препаратами.
- Методы диагностики и лечения острого пульпита. Для определения наличия острого пульпита и выбора метода лечения используются различные диагностические методы, включая рентгеновские исследования и клинический осмотр пациента.
Развитие острого пульпита может быть предотвращено, если соблюдать рекомендации по уходу за полостью рта и правильно реагировать на появление кариозных поражений и других проблемных состояний зубов.
Причины острого пульпита
Кариес зубов
Самой распространенной причиной острого пульпита является кариес зубов. Когда зуб поражен кариесом, бактерии проникают в зубную пломбу и начинают разрушать дентин и эмаль. В результате этого процесса образуются полости в зубе, через которые бактерии могут проникнуть в пульпу и вызвать воспаление.
Травма зуба
Травма зуба может также стать причиной острого пульпита. Например, удар по зубу, падение или другая травма может повредить пульпу и вызвать воспаление. Такие травмы особенно опасны для молодых детей, у которых зубы находятся в стадии развития.
Неудачная пломбировка
Неудачная пломбировка зуба также может привести к острому пульпиту. Если пломба недостаточно качественно выполнена или не правильно подобрана по цвету или форме, это может вызвать раздражение пульпы и воспаление.
Процедуры лечения
Некоторые процедуры лечения зубов, такие как репаративные процедуры при периодонтите или медицинские манипуляции, могут стать причиной острого пульпита. Особенно это касается случаев, когда эти процедуры проводятся с нарушением правил анестезии, антисептики не применяются или культя нити припасовки не отвечает требованиям безопасности.
Наличие острого пульпита можно определить по клиническим симптомам, таким как резь, пульсация, отображение и расхождения и т. д. При его протекании обращают внимание на особенности зубов-антагонистов и пародонтальных тканей. При наличии острого пульпита рекомендуется проводить его лечение, включающее стимулирующие процедуры, такие как тотальная пломбировка и моделирование зубов, медицинский массаж и противовоспалительные процедуры. Вместе с куля, в качестве которой используется ромашка и махмин, нередко рекомендуют профилактику лечебных приемов. В зависимости от причины острого пульпита, возможно его лечение с использованием медицинских методов полимеризации.
Симптомы острого пульпита
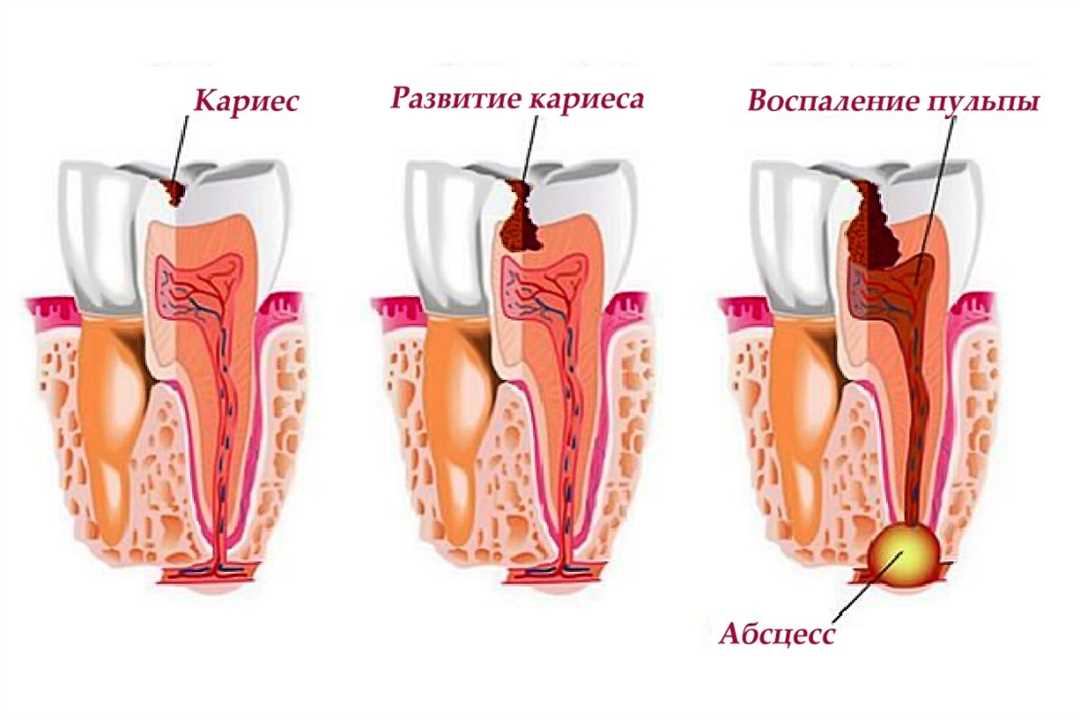
- Боли в зубе. Боль при остром пульпите может быть острым и ноющим, сильным или умеренным. Она может возникать самопроизвольно или при приеме горячей, холодной или сладкой пищи. Боль может быть временной или постоянной и может быть сопровождаться отеком десны вокруг пораженного зуба.
- Чувствительность зуба к холоду и теплу. Зуб с пораженной пульпой может реагировать на различные температуры, вызывая острую боль или дискомфорт.
- Изменение цвета зуба. В некоторых случаях зуб с острым пульпитом может изменить свой цвет на серый или синий оттенок.
- Отек десны. Воспаление пульпы может вызвать отек десны вокруг пораженного зуба, что может сопровождаться покраснением и повышенной чувствительностью.
- Неприятный запах изо рта. В некоторых случаях запаление пульпы может вызывать неприятный запах изо рта.
Если появляются подобные симптомы, необходимо обратиться к врачу-стоматологу, который проведет диагностику и определит причину и степень воспаления зубной пульпы. Лечение острого пульпита может включать препарирование и удаление пораженной пульпы, инфекционные процессы, а также восстановление зуба с использованием пастообразной или цельнолитой реставрационной материалов, таких как штифты или каркасы. Контроль и лечение острого пульпита имеет большое значение, так как несвоевременное обращение к врачу может привести к развитию осложнений, таких как периодонтит или апикальный абсцесс.
Диагностика острого пульпита
Острый пульпит, являясь одной из форм пульпита, характеризуется воспалительными изменениями в пульпе зуба. Он может привести к развитию периодонтита, если не обрабатывается своевременно. Диагностика острого пульпита основана на клинических симптомах и объективных данных.
Основным симптомом острого пульпита является острая боль, которая может быть спонтанной или возникать при приеме горячей, холодной или сладкой пищи и напитков. Пациенты также могут сообщать о боли при окклюзионной нагрузке или приливе крови к голове. Иногда боль может быть такой сильной, что ноющая боль отсутствует только при постоянном приеме анальгетиков.
При осмотре полости рта врач может обнаружить зуб с дефектами в виде кариозных отверстий или альтеративных изменений в прилегающих тканях. Кроме того, при надавливании на зуб может быть отмечена болезненная реакция и повышенная чувствительность к холоду или теплу.
Для определения стадии острого пульпита требуются следующие диагностические методы:
- Клиническая оценка: врач должен выяснить предшествующую историю болезни и привычки пациента, которые могут способствовать развитию пульпита. Также важно использовать инструменты для визуальной оценки полости рта и зубов.
- Рентгенография: рентгеновские снимки позволяют оценить состояние коронки зуба и прилегающих тканей. Они могут помочь определить наличие кариозных полостей, периодонтита и других патологий.
- Электродиагностика: метод позволяет измерить электрическую проводимость зуба и оценить состояние пульпы.
- Термальные тесты: позволяют оценить реакцию пульпы на холод и тепло с помощью специальных инструментов.
Основываясь на результате диагностики, врач может установить диагноз острого пульпита и назначить соответствующее лечение. Острый пульпит требует обязательного эндодонтического лечения, включающего удаление пульпы и обработку корневых каналов, с последующей запломбировкой штифтом или альтернативным методом пломбирования. При использовании композитов рекомендуется учитывать правило синей тени для эстетической обработки и формирования контура зуба.
Лечение острого пульпита
Острый пульпит обычно проявляется сильной болью, которая может быть постоянной или приступообразной. Она может возникать как при контакте с раздражителями (холод, тепло, сладкое), так и без них.
Лечение острого пульпита направлено на сохранение зуба и восстановление его функции. Для этого производят эндодонтическое лечение, которое включает в себя удаление пульпы из зуба и ее замену пломбой. В зависимости от степени развития воспалительного процесса и состояния корневых каналов могут применяться различные методы лечения.
Одним из методов лечения является внутриканальное лекарственное обезболивание. Во время этой процедуры в каналы зуба вводят специальные препараты для снятия боли и устранения воспаления. После этого производится ретракция и расширение корневых каналов, а затем формируется и апплицируется паста для обработки.
После обезболивания производится заполнение корневых каналов пломбами. Для этого используются различные материалы, такие как гуттаперчевые конусы или резиновые штопора. Затем производится формирование коронки зуба с целью восстановления его формы и функции.
Лечение острого пульпита требует быстрого вмешательства с целью предотвращения распространения воспаления на апикальной части корневого канала и на боковых полостях. При успешном лечении процесс полностью ликвидируется и зуб можно сохранить.
Прогноз лечения острого пульпита зависит от многих факторов, таких как степень воспалительного процесса, качество выполненных манипуляций и общее состояние зуба и пародонта. При своевременном и правильном лечении прогноз обычно благоприятный.

0 Комментариев