
Пролежни (или декубитальные язвы) — это хроническая протекающая гнойная инфекция, вызывающая некротическое повреждение кожи и субкожных тканей. Они обычно развиваются у пациентов, проводящих продолжительное время в постели или на кресле, особенно у тех, у кого есть ограниченная подвижность или ослабленная способность двигаться самостоятельно.
Повреждение тканей возникает преимущественно в области косточных выступов или других мест с непосредственным давлением на ткани от кровоснабжения и доставки кислорода. Большая часть пролежневого возникновения связана с нарушением кровообращения в этой области, что приводит к уменьшению локальной доставки кислорода и питательных веществ к тканям.
Симптомы пролежней могут варьироваться в зависимости от стадии развития. В начальной стадии страдающие пациенты могут испытывать боли и дискомфорт. Позже может образоваться язва с открытыми ранами, поражая все глубины тканей.
Первые предрасполагающие факторы к развитию пролежней:
- Слабый общий иммунитет.
- Нарушение кровообращения и уменьшение питательного снабжения тканей.
- Недостаток витаминов и микроэлементов.
- Продолжительное сохранение позы с непосредственным давлением на определенные области тела.
- Ослабление мышц и снижение подвижности.
Для диагностики пролежней важно проведение внешнего обследования поврежденных поверхностей кожи и слизистой оболочки. Также рекомендуется провести исследования, такие как бактериологический анализ выделений ран, общий анализ крови и биохимический анализ крови.
Дифференциальная диагностика может быть необходима для отличия пролежней от других типичных повреждений тканей, таких как амилоидоз, гранулема, ожоги и травмы. Для этого могут использоваться различные методы, включая применение особых повязок и антибиотиков при наличии инфекции.
Хирургическое вмешательство может потребоваться в случаях, когда пролежни прогрессируют и приводят к осложнениям, таким как глубокое некрозное повреждение тканей и нарушение окружающих органов или тканей. Важную роль играет также обучение пациентов и медицинского персонала об особенностях пролежней и необходимости применять меры профилактики, чтобы предотвратить их возникновение и развитие.
Пролежни — опасное повреждение кожи
Патогенез и риски возникновения пролежней
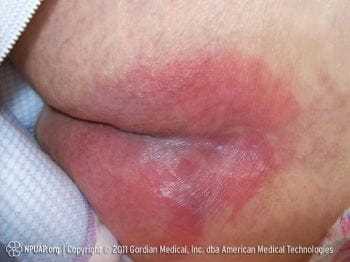
Развитие пролежней обычно связано с нарушением кровоснабжения участка кожи, на который длительное время оказывается давление. Такие участки теряют свое питание и кислород, что приводит к повреждению ткани и образованию язвы. Риски возникновения пролежней особенно высоки у пациентов с ограниченной подвижностью, а также у тех, кто страдает от болезней, ухудшающих кровоснабжение.
Классификация пролежней
Пролежни делятся на несколько степеней тяжести в зависимости от глубины повреждения и участка поражения. Внимание категорий расположены следующим образом:
- Пролежни первой степени:
- Влияют на кожу и вызывают изменение чувствительности
- Могут затруднить заживление раны
- Пролежни второй степени:
- Тяжелее первой степени, с углублением поражения до кожи и подкожной клетчатки
- Могут пройти в инфекционные заболевания, такие как анемия
- Пролежни третьей степени:
- Большая глубина поражения, доходящая до мышц и костей
- Требуется особо важная помощь в лечении и удалении некротических тканей
- Пролежни четвертой степени:
- Самая серьезная форма пролежней, с распространением на все слои тканей, включая мышцы и кости
- Могут быть связаны с сосудистыми и инфекционными заболеваниями
Лечение и профилактика пролежней
Лечение пролежней может включать различные методы, в зависимости от тяжести повреждений. В начальных стадиях применяется консервативное лечение, такое как местно применяемые средства для ускорения заживления раны. В более серьезных случаях может потребоваться хирургическое вмешательство для удаления некротических тканей.
Профилактика пролежней является важной составляющей ухода за пациентами, особенно у тех, кто находится в длительной позе или имеет факторы риска. Среди рекомендаций по профилактике пролежней:
- Регулярное изменение позы и распределение давления на кожу
- Использование специальных подушек и матрасов для снижения давления на кожу
- Улучшение питания и поддержание оптимального состояния здоровья
- Оценка кожи и ее чувствительности на предмет возможных пролежневого образования
В случае возникновения проблем с пролежнями, важно обратиться к врачу для оценки и назначения соответствующего лечения. Это поможет предотвратить дальнейшее развитие и осложнения пролежней.
Дополнительные сведения о пролежнях и их лечении можно найти на медицинских ресурсах и в исследованиях по данной теме:
- Пролежни: обзор литературы и оценка методов лечения
- Консервативное лечение пролежней: эффективность и принципы выбора метода
- Регенерация тканей при пролежнях: новые технологии и перспективы лечения
Что такое пролежни и почему они крайне опасны?
Пролежни являются серьезной проблемой, особенно для лиц пожилого возраста и пациентов с ограниченной подвижностью. Они могут привести к длительному лечению, инфекционным осложнениям и даже к смерти.
Они обычно классифицируются в четыре стадии:
- Стадия I: повреждение кожи с видимыми симптомами покраснения;
- Стадия II: повреждение кожи с выступом язвы;
- Стадия III: глубокая язва с поражением подкожной жировой ткани;
- Стадия IV: глубокая язва с поражением мышцы или кости.
Оценка пролежней требует внимательного осмотра кожи пациента и использование специальных инструментов. Для облегчения диагностики и обследования обычно используются рекомендации и классификации этих ран.
Лечение пролежней включает в себя регулярное повторение давления на кожу и ткани, использование специальных средств для уменьшения риска инфекции, противомикробных препаратов, обработку раны и использование специального белья и повязок. В некоторых случаях может потребоваться хирургическое удаление мертвой ткани.
Престарелым пациентам и тем, кто находится в системе долгосрочного ухода, рекомендуется регулярно осматривать кожу и проводить обязательную консультацию с врачом по поводу профилактики и лечения пролежней. Низкая частота смены положения тела в кровати и уменьшение кислородного обмена в тканях также являются рисками развития пролежней.
Прогноз пролежней может быть различным и зависит от многих факторов, включая стадию поражения, возраст пациента и наличие сопутствующих заболеваний. Однако, правильное лечение и профилактика, а также регулярные консультации с врачом, могут помочь уменьшить риски и предотвратить развитие пролежней.
Когда требуется медицинская помощь при пролежнях?
Диагностика пролежней осуществляется через осмотр и обследование больного. Врач внимательно рассматривает кожу, чтобы определить наличие язв и других внешних повреждений. Также могут проводиться дифференциальная диагностика, общие и специальные лабораторные обследования.
При обнаружении пролежней у пациента необходимо немедленно обратиться за медицинской помощью. Даже небольшая язва может прогрессировать, вызывая сложности в лечении и ухудшение состояния пациента.
Врачи назначают консервативное лечение, которое включает проведение процедур по обработке поврежденной кожи, применение обезболивания, поддерживающую терапию, профилактику и противомикробную поддержку. При необходимости может потребоваться использование специальных средств, таких как противомикробные и противодецидные препараты.
Для больных с пролежнями особенно важно обеспечить хороший уход. Пациенты должны быть осматриваемыми и переворачиваться с периодичностью, чтобы избежать трения кожи о постельное белье или одежду. Уход за поврежденной кожей должен быть нежным и аккуратным, чтобы не образовывались новые поражения. Важно также соблюдать меры профилактики и уделять внимание общему состоянию пациента, с целью предотвращения развития полиорганной недостаточности.
Помощь пациентам с пролежнями может требовать использования специальных медицинских приспособлений, которые предназначены для обеспечения правильного положения тела и предотвращения натирания кожи. Также необходимо соблюдать правила гигиены и процедуры по обработке поврежденных участков кожи.
Однако следует помнить, что профилактика наиболее важна в борьбе с пролежнями. Регулярное и правильное обращение с пациентами, особенно с риском развития пролежней, способно значительно уменьшить вероятность их возникновения и помочь избежать некротического повреждения тканей.
Некротические повреждения тканей от пролежней
Чаще всего пролежни возникают на поверхностях кожи, находящихся в контакте с мебелью, кроватью или другими твердыми поверхностями. Особенно подвержены риску развития пролежней уязвимые участки мест, где кости расположены ближе к поверхности тела, а также участки с покровом, состоящим из тонкой кожи, такие как ягодицы, локти и пятки.
В симптомы пролежней входят образование язв и некрозов на поверхности кожи и нижних тканях. Процесс развития пролежней происходит через несколько стадий, начиная с простого покраснения кожи, и заканчивая формированием глубоких язв с повреждением мышц и костей.
Лечение пролежней включает использование специальных средств для обезболивания, местно применяемые антисептики и средства для уменьшения давления на поврежденные ткани. Также могут быть применены хирургические вмешательства, чтобы удалить некротические ткани и ускорить процесс заживления.
Профилактика и лечение пролежней
Профилактика пролежней является важной составляющей ухода за пациентами, подверженными риску развития этих повреждений. Регулярные смены положения больного, использование специальных матрасов и подушек для уменьшения давления на уязвимые участки тканей, а также проведение гигиенических процедур помогают предотвратить возникновение пролежней.
Лечение пролежней требует комплексного подхода, включающего применение антисептиков для предотвращения инфекционных осложнений и стимуляции заживления ран. При наличии глубоких язв может потребоваться хирургическое вмешательство для удаления некротических тканей и повышения шансов сохранения полноценной функции поврежденных участков.
В новейших исследованиях и достижениях в области лечения пролежней появляется все больше средств и методов, помогающих ускорить процесс заживления и улучшить прогноз для пациентов с такими повреждениями.
Другие заболевания и риск развития пролежней
У пациентов, страдающих от других заболеваний, таких как амилоидоз или инфекционные процессы, риск развития пролежней также значительно увеличивается. Для таких пациентов важно пройти специальное обследование и лечение, которое направлено на предотвращение возникновения и лечение пролежней.
При возникновении симптомов пролежней, важно обратиться за медицинской помощью. Врач сможет оценить степень повреждения тканей и определить необходимые меры лечения.
Всегда помните, что своевременная профилактика и лечение пролежней играют важную роль в сохранении здоровья и качества жизни пациентов, подверженных риску развития этих повреждений.
Как предотвратить пролежни и сохранить здоровье?
Для предотвращения пролежней необходимо принять ряд мер. Во-первых, следует обеспечить правильный уход за кожей и ранами. Регулярное мытье и обработка поверхностных ран антисептиками и противомикробными средствами помогает предотвратить развитие инфекционных процессов.
Во-вторых, следует использовать специальные средства для уменьшения давления на уязвимые участки тела. Это могут быть подушки, матрасы с проливным наполнителем, воздушные подушки или другие приспособления, которые помогут равномерно распределить давление и улучшить кровоснабжение тканей.
В-третьих, необходимо обеспечить достаточную подвижность пациента. Пациентам, которые не смогут самостоятельно передвигаться, следует делать переворачивания с определенной периодичностью, чтобы уменьшить давление на одну и ту же область тела.
Предрасполагающие факторы, приводящие к образованию пролежней, включают большую часть заболеваний и проблем с кровообращением, снижение общего здоровья, отсутствие правильного ухода за кожей и т.д. Поэтому регулярные осмотры у врача и поддержание общего физического состояния в норме также важны для предотвращения пролежней.
Одной из основных мер по предотвращению пролежней является поддержание достаточного уровня кислорода в тканях. Для этого можно использовать кислородную подушку или кислородный столб при лечении пролежней. Также рекомендуется дополнительно принимать ферменты и препараты, которые способствуют повышению обменных процессов в клетках.
Хирургический вмешательство может быть необходимо, когда пролежни переходят в стадию глубокого некроза. В таких случаях процедура может включать удаление мертвых тканей, пересадку кожи и другие меры для восстановления поврежденных участков.
В целом, прогноз по пролежням зависит от многих факторов, включая степень повреждения, наличие сопутствующих заболеваний и эффективность лечения. При своевременном обращении за помощью и соблюдении всех рекомендаций врача и персонала здравоохранения можно достичь полного выздоровления и предотвратить рецидивы пролежней.
Симптомы пролежней — когда обращаться к врачу?
Клинические проявления пролежней могут быть различными, в зависимости от стадии развития и распространенности повреждения. В самом начале образования пролежни бывает зуд и покраснение кожи. Постепенно кожа становится более чувствительной и появляется отек. Затем на поверхности кожи формируется язва, внешне напоминающая обычную рану. В более поздних стадиях пролежней можно заметить явное повреждение кожи и тканей, образование глубоких язв и явное нарушение процессов регенерации кожи.
Если пациент испытывает такие симптомы, как болезненность при прикосновении к участку кожи, отсутствие чувствительности в области пролежней, наличие гнойного или кровянистого выделения из раны, повышение температуры тела или общую слабость, то это свидетельствует о развитии инфекционного процесса и требует немедленного обращения к врачу.
Для определения степени развития пролежней врач проводит диагностические обследования, такие как лабораторные исследования крови, микробиологическое исследование выделений из раны, а также дифференциальная диагностика с другими кожными заболеваниями. Это позволяет оценить степень повреждения кожи и определить необходимость лечения.
Лечение пролежней включает такие методы, как очистка и обработка поврежденной кожи, применение местных средств, антибиотиков, повязок и других вмешательств. В случае развития полиорганной недостаточности или осложнений требуется госпитализация пациента.
Когда обращаться к врачу при симптомах пролежней? Если пациент замечает симптомы, указывающие на развитие инфекционного процесса или прогрессирующее повреждение кожи и тканей, необходимо немедленно обратиться за медицинской помощью. Только профессиональный врач сможет провести необходимую диагностику и назначить эффективное лечение, соответствующее международным стандартам, таким как МКБ-10.
В «СМ-Клинике» врачи опытные специалисты с многолетним опытом работы по лечению пролежней. Приглашаем Вас на консультацию по вопросам профилактики и лечения пролежней в уютных кабинетах «СМ-Клиники». У нас Вы получите профессиональный подход и качественное лечение пролежней.
Методы лечения пролежней: современные и эффективные подходы

Оценка состояния пролежней, проведенная под руководством эксперта, является важным этапом для определения стадии и глубины повреждения. Дифференциальная диагностика пролежней поможет получить ответы на вопросы, связанные с характером некроза и риска распространения заболевания.
В лечении пролежней могут использоваться консервативное и хирургическое подходы, которые должны учитывать особенности каждого конкретного случая.
Консервативное лечение пролежней включает в себя использование специальных повязок и мазей, которые улучшают местное кровоснабжение кожи и способствуют улучшению процессов регенерации. Также важен уход за полиорганной больной, что существенно влияет на профилактику и лечение пролежней.
Хирургическое лечение пролежней может быть рекомендовано при наиболее тяжелых стадиях заболевания, когда консервативные методы оказываются неэффективными. Одним из видов хирургического вмешательства является удаление некротических тканей пролежней.
Процессы заживления пролежней также могут быть стимулированы использованием ферментов, которые способствуют удалению мертвых клеток и активизации регенерации. Толщина повреждения кожного покрова тоже влияет на выбор метода лечения.
При лечении пролежней важно учитывать предрасполагающие факторы и риски. Необходимо обеспечить грамотный уход за участками кожи, подверженными развитию пролежней. Наиболее эффективная профилактика пролежней заключается в регулярном повороте больного и использовании специальных матрасов и подушек с анатомическим расположением.
Для успешного лечения пролежней рекомендуется обратиться за помощью к специалистам в области лечения повреждений кожи, таким как стоматологи и дерматологи. Они помогут провести дифференциальную диагностику и подобрать оптимальное лечение в каждом конкретном случае.

0 Комментариев