Спондилодисцит — это инфекционное заболевание костей позвоночника, которое может привести к серьезным последствиям. Оно возникает в результате проникновения возбудителя в кости и вызывает воспаление ткани позвоночника. Спондилодисцит относится к группе инфекционных заболеваний костей, которые часто требуют хирургического лечения.
Причины возникновения спондилодисцита могут быть разнообразными. Одним из основных механизмов развития заболевания является инфильтрация возбудителя через кожу или слизистые оболочки, особенно в местах, где имеются повреждения или поражения. Кроме того, спондилодисцит может возникнуть в результате проникновения микобактерий или других микроорганизмов в организм. Часто спондилодисцит развивается после удаления катетеров или других хирургических вмешательств, которые могут повредить костную ткань.
Основные симптомы спондилодисцита могут быть очень разнообразными. Часто пациенты жалуются на боли в спине, которые усиливаются при движении и могут быть очень интенсивными. Также симптомами спондилодисцита могут быть высокая температура, лихорадка, болезненные ощущения в области пораженного позвоночника и ограничение движений. Для диагностики спондилодисцита важно обратиться к медицинскому специалисту, который проведет необходимые диагностические и лабораторные исследования.
Лечение спондилодисцита может включать как консервативные, так и хирургические методы. В консервативном лечении используются антибиотики для борьбы с инфекцией, противовоспалительные препараты для снятия болей и воспаления, а также физиотерапия для укрепления мышц и восстановления движений позвоночника. В некоторых случаях может потребоваться хирургическое вмешательство для удаления больной костной ткани и восстановления структуры позвоночника.
Важно помнить, что успешное лечение спондилодисцита зависит от правильной диагностики и выбора оптимального пути лечения. При первых проявлениях симптоматики спондилодисцита необходимо обратиться к врачу для диагностики и назначения адекватного лечения. В случае отсрочки лечения или неправильной терапии заболевание может прогрессировать и привести к серьезным осложнениям.
Воспаление костной ткани позвоночника: что это?
| Группа заболевания: | Воспаление костной ткани позвоночника |
| Причины: | Инфекции, проникновение возбудителя в костную ткань |
| Симптомы: | Боль, лихорадка, недоедание, осложнения с кожи |
| Диагностика: | Диагностические методы, осмотр, анализы |
| Лечение: | Внутривенное антибиотикотерапия, хирургическое удаление абсцессов |
| Профилактика: | Предотвращение пути проникновения инфекций, ведение здорового образа жизни |
Воспаление костной ткани позвоночника характеризуется воспалительным процессом в костях и мягких тканях позвоночника. Симптоматика заболевания может быть очень различной в зависимости от стадии и обратиться за помощью нужно врачу. Чаще всего заболевание проявляется болью в спине, повышенной температурой тела, недоеданием и изменениями на коже.
Введение инфекций может происходить случайно или в результате хирургического вмешательства. Заболевание чаще всего начинается с поражения дисков позвоночника, что ведет к развитию спондилита. В дальнейшем возможно распространение инфекции на кости позвоночника и образование абсцессов.
Для точнее диагностики воспаления костной ткани позвоночника проводятся различные диагностические методы, включая осмотр, общий анализ крови и обследование затронутых участков.
Лечение воспаления костной ткани позвоночника чаще всего включает внутривенное антибиотикотерапию и хирургическое удаление абсцессов при необходимости. Для профилактики заболевания следует предотвращать пути проникновения инфекций и вести здоровый образ жизни.
Остеомиелит позвоночника: основные причины и факторы развития
Различные факторы могут способствовать развитию остеомиелита позвоночника. В частности:
- Поражение костей и тканей позвоночника микроорганизмами, которые могут проникать через кожу или слизистую оболочку через раны, абсцессы или язвы.
- Распространение инфекции с других органов или тканей, например из мочеполовой системы, дыхательных путей или гнойного очага в других частях тела.
- Проведение хирургического вмешательства или инвазивных процедур, которые могут быть связаны с введением инфекции в кости или ткани позвоночника. Например, это может быть внутривенное введение лекарственных препаратов или медицинские процедуры, связанные с дисками позвоночника или позвоночными корпусами.
- Случайное проникновение инфекции в костную ткань позвоночника при травме или переломе позвоночника.
Остеомиелит позвоночника имеет различные классификации в зависимости от причин, места поражения и разновидностей инфекционного агента.
Проявления остеомиелита позвоночника могут быть очень разнообразными и могут включать следующие симптомы:
- Болезненные ощущения в области спины или шеи.
- Ограничение движения в позвоночнике.
- Высокая температура, лихорадка и общая слабость.
Для диагностики остеомиелита позвоночника требуется комплекс медицинских и диагностических исследований, таких как рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
Лечение остеомиелита позвоночника зависит от причины развития заболевания и может включать применение антибиотиков, хирургическое вмешательство или комбинацию различных методов.
Профилактика остеомиелита позвоночного столба включает следующие меры:
- Соблюдение правил гигиены, особенно при уходе за кожей и ранами.
- Своевременное обращение к врачу при наличии травм или ран в области позвоночника.
- Питание, обогащенное необходимыми питательными веществами, чтобы укрепить иммунную систему и предотвратить недоедание.
- Профилактика инфекций, которые могут быть связаны с внутривенным введением лекарственных препаратов или инвазивными медицинскими процедурами.
Симптомы остеомиелита позвоночника: как распознать заболевание?
Основные симптомы остеомиелита позвоночника:
1. Боль в области пораженной кости или сустава. Боль может быть очень сильной и не поддаваться обезболивающим средствам.
2. Отек и покраснение кожи над пораженной областью.
3. Ограничение подвижности позвоночника.
4. Локальный нагрев кожи над пораженной областью.
5. Повышенная температура тела.
6. Общая слабость и утомляемость.
7. Потеря аппетита и недоедание.
Диагностика остеомиелита позвоночника:
Для диагностики остеомиелита позвоночника врач проводит комплексное обследование пациента. Наиболее эффективные методы диагностики включают:
1. Лабораторные исследования крови. При остеомиелите позвоночника в крови обнаруживаются признаки воспаления (повышение уровня лейкоцитов, С-реактивного белка и других показателей).
2. Инструментальные методы исследования, такие как рентгенография и КТ-сканирование позвоночника. Они позволяют обнаружить изменения в структуре костной ткани и определить наличие абсцессов или инфильтрации.
3. Бактериологическое исследование. При остеомиелите позвоночника часто в крови или мокроте обнаруживается микобактерия различных разновидностей. Проведение бактериологического исследования позволяет установить возбудителя инфекции и выбрать наиболее эффективный препарат для лечения.
4. Биопсия пораженной кости или ткани. Биопсия позволяет получить образец пораженной ткани для дальнейшего исследования.
Пути заражения и факторы риска:
Чаще всего остеомиелит позвоночника возникает вследствие инфекции, которая распространяется по крови из других органов или тканей. Наиболее частым возбудителем является микроорганизм Staphylococcus aureus.
Основные причины развития остеомиелита позвоночника:
1. Инфекционные заболевания, такие как туберкулез позвоночника или мочевого пузыря.
2. Повреждения позвоночника в результате травмы или хирургического вмешательства.
3. Спондилодисцит – воспаление дисков и позвонков позвоночника.
4. Ослабленный иммунитет, вызванный наличием хронических заболеваний или приемом иммуносупрессивных препаратов.
В случае появления симптомов остеомиелита позвоночника необходимо обратиться к врачу для проведения диагностики и начала лечения. Раннее обращение способствует более успешному и эффективному лечению этого заболевания.
Диагностика остеомиелита позвоночника: методы и процедуры
Одним из основных методов диагностики остеомиелита позвоночника является лабораторное исследование крови и мочи. При этом внимание обращается на наличие воспаления, повышенного числа белых кровяных телец, а также наличие инфекционных агентов. Также проводится анализ гистологического материала с удаления пораженной костной ткани.
Для подтверждения диагноза остеомиелита позвоночника может потребоваться хирургическое вмешательство. Хирург удалит пораженные участки костной ткани и проведет биопсию, чтобы определить вид и чувствительность бактерий, вызвавших инфекцию.
Другими методами диагностики остеомиелита позвоночника являются рентгеновское и магнитно-резонансное исследования. Рентген позволяет увидеть изменения в костной ткани, такие как деформации, разрушение и утолщение. Магнитно-резонансная томография более точно определяет степень поражения костной ткани и позволяет увидеть мягкие ткани, окружающие позвоночник.
При диагностике остеомиелита позвоночника также могут быть использованы процедуры вроде внутривенного катетеризирования и компьютерной томографии. Внутривенное катетеризирование позволяет внести антибиотики напрямую в кровь, чтобы быстро справиться с инфекцией. Компьютерная томография помогает определить точные пути проникновения инфекции.
Диагностика остеомиелита позвоночника включает также классификацию заболевания. Это позволяет определить стадию заболевания и выбрать оптимальные методы лечения и профилактики. Профилактика остеомиелита позвоночника включает в себя меры по предотвращению проникновения инфекций в костную ткань позвоночника, такие как правильное лечение ран, контроль недоедания и использование антисептических средств при хирургических операциях.
Лечение остеомиелита позвоночника: основные подходы
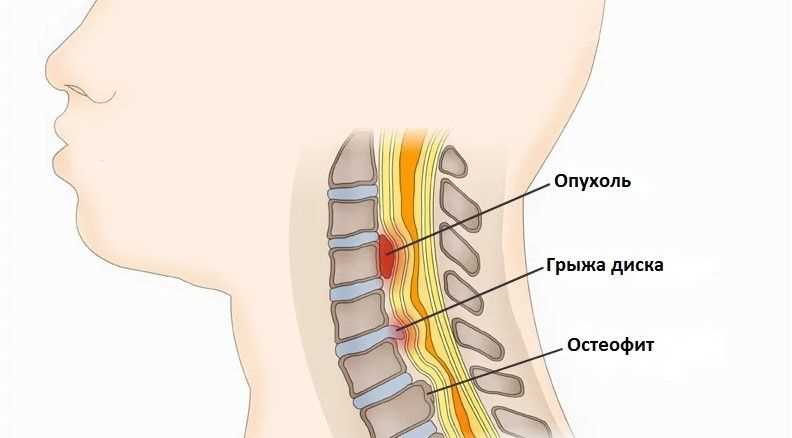
Диагностика и классификация остеомиелита позвоночника
Для точного определения остеомиелита позвоночника необходима диагностика, основанная на различных методах исследования. Лабораторные тесты наличия инфекции, такие как анализ крови на наличие воспалительных маркеров, играют важную роль в диагностике заболевания. Дополнительно могут проводиться МРТ и КТ, которые позволяют получить более подробную информацию о состоянии костных тканей и хрящевых структур позвоночника.
Существуют различные классификации остеомиелита позвоночника в зависимости от стадии и механизма развития заболевания. Они помогают определить подход к лечению и предоставить пациенту наиболее эффективное лечение.
Медицинские методы лечения остеомиелита позвоночника
При остеомиелите позвоночника, в первую очередь, важно обратиться к врачу для назначения комплексного лечения. Лечение может включать антибиотикотерапию для контроля инфекции. Антибиотики могут назначаться внутривенно или в виде таблеток в зависимости от тяжести заболевания.
Дополнительно к применению антибиотиков, могут назначаться болеутоляющие препараты для снижения боли и воспаления в позвоночнике. В некоторых случаях может потребоваться применение наркотических анальгетиков для более эффективного снятия болезненных симптомов.
Антибиотикотерапия и лекарственные препараты могут помочь контролировать инфекции и симптоматику остеомиелита позвоночника, но иногда может потребоваться операция. Операция может проводиться для удаления инфицированной ткани или стабилизации позвоночника при разрушении костной структуры.
Возможные осложнения и последствия остеомиелита позвоночника
Несвоевременное или неправильное лечение остеомиелита позвоночника может привести к различным осложнениям и последствиям. Микобактерия разных разновидностей может стать фактором развития инфекций, которые могут привести к ухудшению состояния пациента и даже смерти.
Важно отметить, что самостоятельное лечение остеомиелита позвоночника недопустимо. В случае появления болевых симптомов, связанных с позвоночником, необходимо обратиться к врачу для получения квалифицированной медицинской помощи.
Осложнения остеомиелита позвоночника: последствия и прогнозы
Осложнения остеомиелита могут быть серьезными и иметь длительные последствия. При воспалении позвоночника могут возникнуть инфильтрации мягких тканей, что может привести к развитию абсцессов или флегмоны. Кроме того, высокий риск развития множественных инфекций и распространения инфекции на соседние диски.
При остеомиелите позвоночника возможны и системные осложнения, такие как общая интоксикация организма, подъем температуры, лихорадка. Могут повреждаться сосуды, возникать окололигаментарные абсцессы. Вплоть до развития сепсиса — тяжелого осложнения, которое может привести к смерти.
Чтобы предотвратить развитие осложнений, необходимо вовремя обратиться к врачу при появлении первых симптомов остеомиелита позвоночника, таких как боли в спине, повышенная температура, ограничение движений, отек. Для диагностики может потребоваться хирургическое вмешательство, а также проведение лабораторных исследований.
Лечение остеомиелита позвоночника обычно включает антибиотикотерапию, которая направлена на уничтожение микроорганизмов, вызывающих инфекцию. Для точной диагностики и определения причин заболевания часто требуются бактериологические исследования и тесты.
Профилактика остеомиелита позвоночника включает не только профилактику инфекций, но и соблюдение правил гигиены, предотвращение травм и повреждений позвоночника. Если у вас есть факторы риска для развития остеомиелита, рекомендуется обратиться к врачу для проведения профилактических мероприятий.
Осложнения остеомиелита позвоночника могут иметь серьезные последствия, поэтому важно незамедлительно обратиться к врачу для точной диагностики, лечения и предотвращения развития осложнений.
Частые причины остеомиелита: как предотвратить заболевание?
Основные причины возникновения остеомиелита позвоночника включают:
- Спондилит — воспаление позвоночника, которое может быть вызвано различными факторами, такими как инфекции, травмы или заболевания иммунной системы.
- Механизм травмы — переломы позвоночника, хирургические операции, инъекции наркотиков или введение инфекций через кожу могут стать причинами проникновения бактерий в костную ткань позвоночника.
- Заболевания костей — такие заболевания, как остеопороз, позвоночные опухоли или другие нарушения костной структуры, могут увеличить риск развития остеомиелита.
Диагностические исследования, включая лабораторные анализы и образовательные методы, позволяют определить наличие остеомиелита и его возбудителя. Очень важно обратиться к врачу при первых проявлениях симптомов таких, как боль в позвоночнике, лихорадка или воспалительные проявления. Профилактика заключается в правильной и своевременной обработке ран или инфекций, а также в соблюдении мер по предотвращению проникновения бактерий через кровообращение. Возможно введение внутривенное или пероральное антибиотиков.
Зависимости от причин и механизма развития остеомиелита, лечение может включать операцию для удаления пораженной костной ткани и источника инфекции, а также реабилитацию для восстановления функциональности позвоночного столба.
Медицинские исследования и профилактические меры позволяют снизить риск возникновения остеомиелита и его последствий. Регулярные плановые осмотры, соблюдение правил гигиены и профилактика других заболеваний, таких как остеопороз, также являются важными элементами предотвращения остеомиелита и уменьшения риска его развития.

0 Комментариев